Quelle est l'importance du lien entre la grossesse et le diabète ?
Quelle est l'importance du lien entre la grossesse et le diabète ? 
Il existe une relation indirecte entre la grossesse et le diabète. De nombreuses femmes enceintes ne souffrent pas d'hypertension artérielle ou de diabète au départ, mais à mesure que leur ventre grossit, leur appétit augmente et elles consomment trop d'hydrates de carbone ou de pâtisseries, ce qui entraîne un dérèglement de l'insuline qui déclenche des conditions d'hyperglycémie. De nombreuses personnes peuvent retrouver leur taux de glycémie antérieur après avoir eu des enfants grâce à des ajustements alimentaires, tandis que d'autres n'y parviennent pas et deviennent diabétiques. Tout cela est lié aux habitudes alimentaires et au mode de vie, et des ajustements opportuns peuvent prévenir l'apparition du diabète.
Bonjour, merci pour l'invitation !
Le diabète gestationnel, qui survient généralement au cours du deuxième trimestre et concerne 2 à 3 % des femmes enceintes, se développe en association avec une alimentation excessive pendant la grossesse et les hormones sécrétées par le placenta qui résistent à l'action de l'insuline ; la plupart des patientes reviennent à la normale après l'accouchement, mais elles peuvent devenir un groupe à haut risque pour le développement d'un diabète sucré à l'avenir.

L'endocrinologie est différente selon qu'il s'agit d'une grossesse parentale ou d'une grossesse non parentale.
Tout d'abord, il y a une augmentation de la production d'hormones ovariennes et placentaires chez la mère
La prolactine placentaire stimule la croissance du placenta et du fœtus ainsi que le développement et la sécrétion de la glande mammaire maternelle. La prolactine placentaire stimule la lipolyse maternelle et augmente la concentration de glycérol libre d'acide gras dans le sang de la mère, ce qui permet de transporter plus de glucose vers le fœtus pour maintenir les nutriments.
Deuxièmement, il y a des changements dans les niveaux de thyroxine et d'autres niveaux pendant la grossesse
Pendant la grossesse, les taux plasmatiques de thyroxine T3 et T4 augmentent, le métabolisme anabolique augmente, le taux métabolique de base augmente, la sécrétion d'insuline augmente pendant la grossesse et les taux d'insuline sanguine circulante augmentent, ce qui se traduit par des valeurs de glycémie à jeun plus faibles chez les femmes enceintes que chez les femmes non enceintes, mais une forte augmentation de la glycémie pendant les tests de tolérance au glucose et une récupération retardée, ce qui entraîne une incidence accrue des anomalies de la tolérance au glucose et du diabète sucré gestationnel.

Il ressort clairement de ce qui précède que la grossesse est étroitement associée au diabète.La grossesse a un effet sur le diabète ; elle peut rendre visible un diabète caché et peut provoquer un diabète gestationnel chez les femmes enceintes qui n'ont jamais eu de diabète auparavant. Elle peut aggraver le diabète des femmes enceintes si elles étaient déjà diabétiques. Un mauvais contrôle du diabète et de la glycémie peut avoir un impact significatif sur la mère et l'enfant. Par exemple, les femmes enceintes sont sujettes aux fausses couches, aux infections, à l'excès de liquide amniotique, à l'obstruction du travail, etc., et le fœtus peut souffrir de macrosomie, de prématurité et de malformations.

Par conséquent, pendant la grossesse, le régime alimentaire des femmes enceintes, le contrôle de l'énergie est très important, l'apport d'énergie pour s'assurer que les besoins caloriques et nutritionnels pendant la grossesse, mais aussi pour éviter l'hyperglycémie postprandiale ou la cétose d'inanition, mais aussi pour assurer le développement normal du fœtus.
Les femmes enceintes ne peuvent pas développer une résistance à l'insuline et conduire à un diabète gestationnel simplement parce qu'elles sont enceintes, qu'elles consomment beaucoup et qu'elles ne sont pas du tout actives.
Merci pour cette invitation. Commençons par expliquer ce que l'on entend par diabète gestationnel. Le terme "diabète gestationnel" désigne en fait une situation dans laquelle la mère ne présente pas d'élévation de la glycémie avant la grossesse, mais développe une élévation de la glycémie pendant la grossesse.
Il convient de noter que la glycémie de la grande majorité des femmes revient à la normale après la fin de la grossesse, mais qu'un nombre important d'entre elles développeront un diabète de type 2 lorsqu'elles atteindront l'âge mûr et la vieillesse. Le contrôle de la glycémie pendant la grossesse peut réduire le risque de diabète futur.
Presque toutes les femmes enceintes présentent une résistance à l'insuline. Cela s'explique également par la nécessité pour l'homme d'assurer un approvisionnement énergétique adéquat pour la génération suivante. Comme nous le savons tous, le glucose est la principale source d'énergie pour les tissus et les cellules de l'organisme. Pendant la grossesse, le fœtus libère un certain nombre d'hormones endocriniennes par l'intermédiaire du placenta afin d'obtenir plus de glucose du corps de la mère et de réduire l'utilisation du glucose par la mère.
À ce moment-là, la sensibilité des cellules tissulaires du corps de la mère à l'insuline est considérablement réduite par rapport à la période précédant la grossesse, ce qui garantit que davantage de glucose passe à travers le placenta vers le fœtus. La mère enceinte se trouve évidemment dans un état d'hyperinsulinémie et augmente son alimentation pour maintenir ses besoins énergétiques par des fringales.
Bien entendu, les groupes de personnes suivants sont plus susceptibles d'avoir une glycémie élevée pendant la grossesse : les personnes souffrant de troubles endocriniens, les personnes ayant des antécédents familiaux de diabète et les femmes enceintes plus âgées.
Le diabète gestationnel cause des dommages non seulement au fœtus, mais aussi à la santé de la mère, en augmentant le risque du déroulement de la grossesse, et doit être contrôlé !
Comment la contrôler ? Plusieurs mesures sont nécessaires, notamment un régime alimentaire, des médicaments et la surveillance de la glycémie. Il est également important que les femmes enceintes soient physiquement actives, car l'activité physique augmente la sensibilité des cellules de vos propres tissus à l'insuline et réduit le risque d'élévation du taux de sucre dans le sang.
Bienvenue à l'hôpital provincial de cancérologie de Jiangsu Li Feng.
Il existe deux types de diabète pendant la grossesse : le "diabète gestationnel" et le "diabète sucré pendant la grossesse". Dans le premier cas, il n'y a pas d'antécédents de diabète avant la grossesse, et l'élévation de la glycémie survient généralement en fin de grossesse (24-28 semaines de grossesse) ; à la fin de l'accouchement, la glycémie peut progressivement revenir à la normale chez la plupart des patientes ; dans le second cas, le diabète était présent avant la grossesse, et la glycémie fluctue fortement après la grossesse ; si elle n'est pas contrôlée, l'hyperglycémie continuera à se développer après l'accouchement.Diabète gestationnel (GDM) est très courante, environ tous les4-5Une femme enceinte sur dix est atteinte de diabète gestationnel.
Le diabète sucré gestationnel et les grossesses diabétiques sont des grossesses à haut risque. Un certain nombre d'études nationales et internationales, dont l'étude HAPO (The Hyperglycemia and Adverse Pregnancy Outcome Study), ont confirmé que l'hyperglycémie pendant la grossesse est fortement associée à des issues défavorables de la grossesse. Si l'hyperglycémie pendant la grossesse n'est pas bien contrôlée, elle aura de nombreux effets indésirables graves pour la mère et le bébé :
Effets du diabète sur le fœtusL'hyperglycémie en début de grossesse peut affecter le développement normal du fœtus et, dans les cas graves, entraîner des malformations fœtales ; l'hyperglycémie au milieu et au deuxième trimestre de la grossesse augmente de manière significative l'incidence de la macrosomie (poids > 4 kg), de l'hypoglycémie néonatale et du syndrome de détresse respiratoire néonatale, ainsi que l'incidence de la mortalité fœtale et néonatale.
Effets du diabète sur les femmes enceintesL'hyperglycémie sévère non contrôlée peut augmenter l'incidence de la stérilité, des fausses couches, des complications de la grossesse (par exemple hyperémèse gravidique, surcharge du liquide amniotique, etc.), de l'obstruction du travail et de la mortinaissance chez les femmes.
Pour en savoir plus sur les connaissances en matière de diabète et les compétences en matière de contrôle du sucre, vous pouvez consulter les conseils en ligne du pionnier du contrôle du sucre - weitangr

Il existe une maladie appelée "diabète gestationnel", qui est due au fait qu'en temps normal, c'est-à-dire avant la grossesse, la glycémie est normale et la tolérance au glucose est potentiellement altérée. Le diabète sucré se développe pendant la grossesse. Cette condition représente 80 % des cas où la grossesse et le diabète sont associés, et il existe un autre type de grossesse où le diabète est diagnostiqué avant la grossesse, que nous appelons "co-grossesse diabétique". Ce type de grossesse représente 20 % des cas.
Dans le premier cas, le profil glycémique des patientes atteintes de diabète sucré gestationnel redevient normal après l'accouchement pour la plupart d'entre elles, mais les risques de développer un diabète sucré de type 2 à l'avenir sont accrus.
L'évolution clinique d'une femme enceinte atteinte de diabète sucré est très complexe et doit faire l'objet d'une attention particulière en raison du risque élevé pour la mère et le fœtus.
D'une manière générale, nous ne permettons pas aux diabétiques de tomber enceintes lorsqu'elles atteignent un certain niveau. En effet, le risque pour la mère et le fœtus est trop important, par exemple lorsqu'il atteint le niveau d ou plus.
En règle générale, nous classons le diabète en six catégories : a, b, c, d, f et r. Voici comment fonctionne la classification :
Grade a : asymptomatique, glycémie à jeun <7,2 mmol/l, la courbe de tolérance au glucose par voie orale n'est pas normale. Le traitement diététique peut maintenir la glycémie à un niveau normal sans insulinothérapie.
Grade b : âge d'apparition >20 ans, durée de la maladie <10 ans, pas de vasculopathie diabétique.
Grade c : âge d'apparition 10-19 ans, durée de la maladie 10-19 ans, pas de vasculopathie diabétique combinée.
Grade d : Âge d'apparition <10 ans, ou durée de la maladie ≥20 ans, avec une microangiopathie très légère.
Grade f : La néphropathie diabétique s'est compliquée.
Grade r : compliqué par une rétinopathie proliférative.
Le diabète associé à la grossesse est généralement facile à prendre au sérieux, car on sait que le diabète est présent avant la grossesse. Cependant, le diabète gestationnel est souvent négligé. Et le diabète gestationnel est généralement facile à ignorer parce qu'il ne présente pas les symptômes évidents de trois plus et un moins (boire plus, manger plus, uriner plus et perdre du poids).
Par conséquent, en cas de démangeaisons vulvaires chez les femmes enceintes, d'infections à levures pseudo-filamenteuses récurrentes, de fœtus trop gros et d'excès de liquide amniotique pendant la grossesse, d'antécédents familiaux de diabète et d'obésité avant la grossesse, il convient de s'inquiéter vivement et de procéder à une mesure de la glycémie. Nous devons tous être très inquiets et identifier les mesures de la glycémie. Si la glycémie s'avère trop élevée, il faut traiter le diabète gestationnel.
La grossesse et le diabète vont de pair, c'est-à-dire que les deux conditions mentionnées ci-dessus sont plus nocives à la fois pour la mère et pour le fœtus. Par exemple, au début de la grossesse, on observe une augmentation significative du taux d'avortements spontanés, une augmentation significative des risques de complications liées à des lésions hypertensives pendant la grossesse, une incidence significative de bébés énormes, ce qui entraîne une augmentation des risques de travail obstrué, de lésions obstétricales et d'accouchements chirurgicaux, une augmentation significative de l'incidence des accouchements prématurés et une augmentation significative des risques d'événements fœtaux anormaux.
En outre, les patients diabétiques ont une résistance réduite et sont sujets aux co-infections, dont les plus courantes sont les infections urinaires, mais aussi les infections pulmonaires, les infections cutanées, etc.
Les deux manifestations aiguës les plus dangereuses du diabète sont l'acidocétose et le coma hyperosmolaire. Les femmes enceintes atteintes de diabète sont les plus susceptibles de développer un coma hyperosmolaire et une acidocétose.
D'autres points importants sont que l'hyperinsulinémie, indirectement causée par l'hyperglycémie, a un effet inhibiteur sur la maturation alvéolaire du fœtus, avec une incidence nettement accrue de détresse respiratoire chez les nouveau-nés après la naissance ; il y a également une incidence nettement accrue d'hypocalcémie, d'hypomagnésémie, d'hypoglycémie et d'hyperbilirubinémie par rapport aux nouveau-nés issus de grossesses normales.
Dans le traitement du diabète, nous avons une théorie des "cinq chariots", c'est-à-dire : l'analyse de la glycémie ; l'éducation au diabète, c'est-à-dire permettre au patient de comprendre ce qu'est le diabète ; le traitement diététique ; le traitement par l'exercice physique ; le traitement médicamenteux. Ces cinq points sont également appropriés pour le traitement des femmes enceintes atteintes de diabète.
En ce qui concerne les médicaments, les hypoglycémiants oraux ne sont pas recommandés à l'heure actuelle, car leur sécurité et leur efficacité pendant la grossesse n'ont pas été suffisamment prouvées. Nous utilisons généralement l'insulinothérapie. C'est un principe. L'insuline est une grosse molécule, elle ne passe pas le placenta, en gros elle n'a pas beaucoup d'effet sur le fœtus.
L'application d'un traitement à l'insuline nécessite une adaptation en temps voulu du dosage de l'insuline, dont l'utilisation incorrecte peut entraîner une hypoglycémie. Le plan de traitement spécifique doit être discuté et décidé par les obstétriciens et les gynécologues en collaboration avec les endocrinologues, et les patients doivent suivre les instructions du médecin.
L'autre type de diabète, dans lequel le métabolisme du glucose était normal ou présentait une hypoglycémie sous-jacente avant la grossesse et où le diabète n'est apparu qu'au cours de la grossesse, est appelé diabète gestationnel (DG). Plus de 80 % des femmes enceintes atteintes de diabète ont un diabète gestationnel, et moins de 20 % ont un diabète pendant la grossesse. La majorité des patientes atteintes de diabète gestationnel retrouvent un métabolisme du glucose normal après l'accouchement, mais ont un risque accru de développer un diabète de type 2 à l'avenir.

Les effets de la grossesse sur le diabète sont les suivants :
1. manger moins au début de la grossesse en raison de la réaction au début de la grossesse ; l'hypoglycémie chez les femmes enceintes.
2) Aux stades intermédiaire et avancé, la sécrétion de diverses hormones endocriniennes dans le corps de la mère augmente et la sécrétion de lactotrophine placentaire a un effet anti-insuline dans les tissus périphériques, de sorte que les besoins en insuline de la mère augmentent d'un facteur 1 par rapport à la période de non-grossesse.
3, la lactotrophine placentaire a un effet lipolytique, de sorte que le corps autour de la décomposition des graisses en hydrates de carbone et en lipase, de sorte que le diabète pendant la grossesse est enclin à l'acidocétose.
4) Le volume sanguin augmente pendant la grossesse et la dilution sanguine de l'insuline est relativement insuffisante ; la filtration glomérulaire augmente et la réabsorption tubulaire du sucre diminue, ce qui entraîne un seuil plus bas pour l'excrétion rénale du sucre.

Effets du diabète gestationnel sur les femmes enceintes :
1) L'hyperglycémie peut entraîner des anomalies du développement embryonnaire, voire la mort, et l'incidence des fausses couches atteint 15 à 30 %.
2) La probabilité de développer des troubles hypertendus pendant la grossesse est deux à quatre fois plus élevée que chez les femmes enceintes non diabétiques.
3) L'incidence de l'excès de liquide amniotique est 10 fois plus élevée que chez les femmes enceintes non diabétiques. Cela peut s'expliquer par l'hyperglycémie fœtale, la diurèse hyperosmolaire entraînant une augmentation de l'excrétion d'urine fœtale.
4, l'infection est une complication majeure du diabète. Les femmes enceintes qui ne parviennent pas à contrôler correctement leur glycémie sont sujettes aux infections, qui peuvent également aggraver les troubles métaboliques du diabète et même induire des complications aiguës telles que l'acidocétose.

J'espère que ces informations vous seront utiles et je souhaite à toutes celles qui sont déjà mères ou qui le deviendront une bonne santé et un accouchement sain.
Bienvenue à la une : Recettes en bandes
Vous pensez que l'hyperglycémie ne fait pas de mal, mais vous ne savez pas que le diabète gestationnel peut tuer la mère et le bébé !

Lorsque la Chine a pleinement mis en œuvre sa politique des deux enfants le 1er janvier 2016, certains experts en démographie ont estimé qu'il y avait environ 87 millions de femmes éligibles pour avoir un deuxième enfant dans tout le pays, dont 60 % étaient âgées de plus de 35 ans.

Pour les "femmes d'âge moyen" désireuses d'avoir un enfant, après les deux conditions d'avoir de l'argent pour subvenir à leurs besoins et quelqu'un pour élever le bébé, la condition physique est devenue un indicateur obligatoire. Si vous pouvez tomber enceinte, OK, très bien "enceinte", alors la joie de souhaiter un succès vous vient à l'esprit.
"Mangez plus, n'affamez pas mon petit-fils !"
"Votre silhouette n'est pas aussi importante que la santé de mon petit-fils !"
"Ne bougez pas, allongez-vous, ne bougez pas le fœtus ! ......
Les femmes enceintes mènent donc logiquement une vie d'abondance alimentaire et d'ascension familiale, mais derrière ces jours fastes se cache un danger potentiel qui se rapproche de vous : le diabète gestationnel. Le diabète gestationnel, connu sous le nom de code GDM, est tout simplement la rencontre maladroite entre le diabète et la grossesse.

Il existe deux grandes catégories de patients : ceux qui sont diabétiques et qui sont enceintes, ce que l'on appelle en langage académique le "diabète gestationnel". Ces personnes doivent suivre à la lettre les instructions de leur médecin afin de garantir la sécurité de la mère et de l'enfant.
Il existe un autre type de diabète, le diabète gestationnel, dans lequel les personnes ne souffrent pas de diabète avant la grossesse, mais c'est seulement à cause de la grossesse que leur métabolisme du sucre devient anormal. Le diabète gestationnel est plus spécifique et c'est sur lui que nous allons nous pencher aujourd'hui.
Comment une femme enceinte en parfaite santé a-t-elle pu être touchée par le diabète gestationnel ?
L'œuf fécondé se forme dans le corps de la mère et commence à se diviser. Au bout de deux semaines, il se couche et s'installe dans l'utérus. Immédiatement après, il établit une connexion avec le monde extérieur grâce au cordon ombilical. Ensuite, le bébé commence à vivre une vie de loisirs : il s'allonge dans un lit à eau à bascule et demande à sa mère de lui fournir tout le matériel nécessaire.
La mère fournit constamment de l'oxygène et du sucre à son bébé par l'intermédiaire du cordon ombilical, qui est la ligne de vie de son bébé. À l'origine, une fois que les féculents consommés par la mère ont été transformés en glucose, celui-ci doit être envoyé en douceur dans les cellules de son propre corps grâce à l'insuline, et le métabolisme est alors achevé. Mais c'est à ce moment-là que le bébé dira : "Regarde maman, je veux grossir de 6 ou 7 livres en 40 semaines, est-ce que c'est facile pour moi ? Dépêche-toi de me donner plus de nourriture." Le bébé lance donc son propre petit sort pour que le placenta sécrète beaucoup de progestérone, d'œstrogène, de lactogène, etc.

Ces hormones peuvent perturber l'insuline tout au long de la journée, empêchant le sucre de pénétrer correctement dans les cellules de la mère. Par conséquent, de grandes quantités de sucre restent dans la circulation sanguine de la mère et passent par le cordon ombilical dans le placenta, de sorte que le bébé dispose de la matière première nécessaire à sa croissance. Cette inhibition de l'action de l'insuline par d'autres hormones est appelée "antagonisme".

En clair, le diabète gestationnel est en fait un "malentendu" commis par le bébé pour voler la nourriture de la mère. Au fur et à mesure que le bébé grandit et a besoin de plus en plus de nutriments, la sécrétion de ces hormones perturbatrices sera de plus en plus vigoureuse. Par conséquent, au fur et à mesure que le nombre de semaines de grossesse augmente, le contrôle de la glycémie de la femme enceinte devient plus difficile.
Est-il vrai que le diabète gestationnel s'améliore lorsque le bébé n'a pas besoin de rivaliser avec sa mère pour obtenir des nutriments après la naissance ?
Bien entendu, ce n'est pas le cas. Après la naissance du bébé, une autre fonction du corps de la mère est automatiquement activée : la production de lait. L'hypophyse redouble d'efforts pour sécréter du lactogène, qui interfère avec le travail de l'insuline pour faire en sorte que le lait de la mère contienne plus de sucre.

Après le sevrage de l'enfant, les sécrétions hormonales de l'organisme se rééquilibrent progressivement, le métabolisme du sucre redevient normal et les problèmes de diabète apparus pendant la grossesse disparaissent naturellement.
En dehors de la progestérone, de l'œstrogène et de la prolactine, n'y a-t-il donc pas d'autres hommes avec lesquels s'amuser ?
Bien sûr que non ! Il y a aussi les facteurs suivants qui perturbent notre corps !
L'obésité est également l'un des facteurs importants de l'hyperglycémie chez les femmes enceintes. Après la grossesse, stimulée par les hormones, l'appétit de la mère n'est généralement pas bon, et les besoins nutritionnels du bébé en début de grossesse ne sont pas très importants, de sorte que la mère absorbe beaucoup de sucre et devient rapidement ronde.

Comme les cellules sont enveloppées de graisse, c'est comme si elles portaient une épaisse veste en coton, ce qui entrave les liens entre l'insuline et les récepteurs de l'insuline, c'est-à-dire qu'il n'est pas possible d'ouvrir la porte des cellules en douceur pour permettre au sucre d'y pénétrer, ce qui conduit à une glycémie élevée. En d'autres termes, en raison de l'augmentation de la sécrétion d'hormones dans le corps due à la grossesse, l'appétit de la mère augmente considérablement, manger plus et prendre du poids rend naturellement plus difficile le voyage du sucre sanguin dans les cellules.

La suralimentation est une autre cause d'hyperglycémie chez les femmes enceintes pendant la grossesse.
Au cours d'une grossesse de 40 semaines, la mère prend environ 10 livres de son propre poids en plus du bébé, du placenta et du liquide amniotique. Cela nécessite beaucoup de nutriments en réserve, dont les plus importants sont convertis de l'amidon en glucose, puis l'insuline introduit ce glucose dans les cellules. Une telle quantité de travail sur une période de plusieurs mois met le pancréas à rude épreuve et l'expose à des lésions pancréatiques. C'est pourquoi 40 % des mères atteintes de diabète gestationnel développent un véritable diabète plus tard dans leur vie.

Paresse Oubliez l'alimentation, la paresse peut également entraîner une hyperglycémie chez la future maman. En effet, il n'est pas conseillé aux futures mamans de faire trop d'exercice, et même en raison de la position du fœtus, le médecin peut vous demander de rester au lit. En effet, la réduction de l'exercice physique affaiblit considérablement la sensibilité à l'insuline et ne permet pas d'abaisser rapidement le taux de sucre dans le sang. Résultat : ...... chant de l'hyperglycémie !
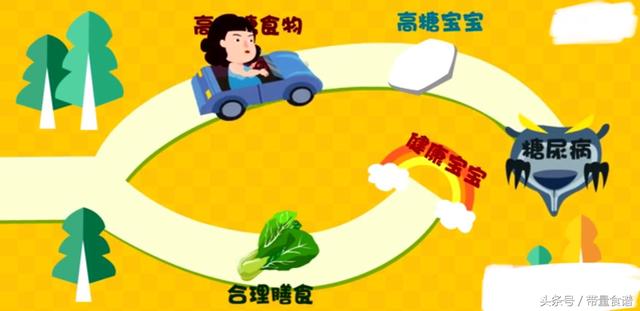
La grossesse est une étape physiologique particulière qui entraîne des anomalies hormonales, l'obésité, la gourmandise et la sédentarité, autant de facteurs qui favorisent le diabète.
Vous pensez peut-être que si votre taux de glycémie est élevé, que votre bébé mange mieux et grossit, que votre mère ne ressent aucune douleur et ne réagit pas, quel est le problème ? L'hyperglycémie est-elle vraiment un problème ? Oh, c'est trop effrayant de le dire pour vous effrayer à mort !
L'hyperglycémie nuit à la mère
L'hyperglycémie peut entraîner un épaississement et un rétrécissement des parois internes des vaisseaux sanguins de la future maman, qui sont par ailleurs lisses. Cela peut entraîner une augmentation de la tension artérielle de la future maman, de l'indice de masse corporelle et de l'indice de masse corporelle.
C'est ce qu'on appelle l'"hyperémèse gravidique". L'hyperémèse gravidique n'est pas une plaisanterie et, dans les cas graves, elle peut directement mettre en danger la vie de la mère et de l'enfant.
L'hyperglycémie a également tendance à provoquer un excès de liquide amniotique chez la mère. En raison de l'excès de liquide amniotique, le fœtus est plus mobile dans la cavité utérine et est sujet à des malpositions ; l'utérus est surchargé et la pression est trop élevée, ce qui est susceptible de provoquer un accouchement prématuré.
En outre, si le bébé est exposé à une glycémie élevée pendant une longue période, il absorbera trop de sucre et deviendra un gros bébé. Les deux obstacles que sont la macrosomie et la malposition augmentent considérablement la difficulté de l'accouchement pour les mères.
En outre, le sucre étant le favori des bactéries, un taux de sucre élevé dans le sang permet aux femmes enceintes de s'entourer de bactéries. Par exemple, le Candida peut provoquer une vaginite, et une vaginite non traitée peut conduire à une infection intra-utérine, qui peut être fatale pour le bébé.

L'hyperglycémie nuit au bébé au début de la grossesse, lorsque les tissus et les organes du bébé sont au stade de la différenciation et de la formation. L'hyperglycémie affecte la différenciation normale des cellules des tissus de l'enfant, ce qui entraîne des malformations et, dans les cas les plus graves, une fausse couche. Avec l'augmentation du nombre de semaines de grossesse, l'hyperglycémie entrave la production de substances actives à la surface des alvéoles, ce qui nuit à la maturation des poumons. Un bébé dont les poumons se développent mal ne survivra probablement pas après la naissance ! C'est effrayant d'y penser !

Le bébé joue dans le placenta et le sang continue à lui envoyer du sucre par l'intermédiaire du cordon ombilical. Lorsque le bébé mange bien, la nutrition n'est pas un problème, et tant qu'il y a suffisamment de sucre dans le sang, le bébé grandit à vue d'œil, de plus en plus gros, de plus en plus grand. Et voilà, c'est devenu un énorme bébé. Les gros bébés sont généralement coincés dans le bassin pendant l'accouchement en raison de leur surpoids et de leurs larges épaules, ce qui peut facilement entraîner des lésions osseuses en raison du processus de traction à contrecœur, et parfois l'étouffement ou même la mort en raison de la durée prolongée de l'accouchement.

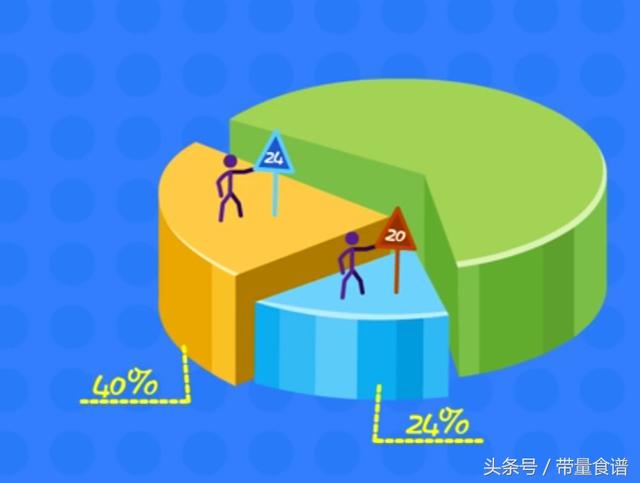
L'hyperglycémie est également un facteur de stress pour les bébés ! Afin de convertir la grande quantité de sucre dans le sang en cellules, le pancréas du bébé commencera à accélérer la sécrétion d'insuline. Cette surutilisation à long terme du pancréas peut facilement endommager le pancréas du bébé, ce qui est la cause première du diabète lorsqu'il grandit ! Selon les statistiques, la probabilité que ces enfants soient détectés comme diabétiques à l'âge de 20 ans est de 24 %, et la probabilité qu'ils soient détectés comme diabétiques à l'âge de 24 ans est d'environ 40 %. Quelle douloureuse prise de conscience ! Quel lourd tribut à payer !
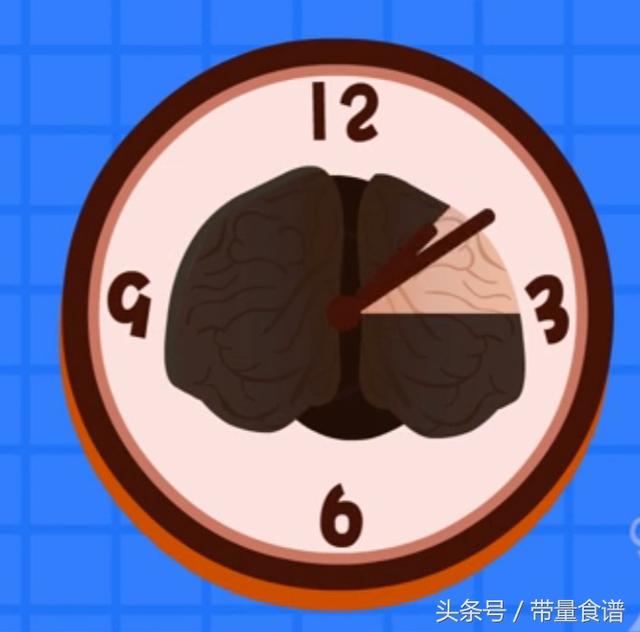
Après la naissance, bien que le bébé soit soustrait à l'hyperglycémie, le pancréas continue à produire trop d'insuline, ce qui provoque une hypoglycémie. Si l'hypoglycémie dure plus de 12 à 24 heures, elle provoque des lésions cérébrales chez le bébé. Les bébés ne peuvent vraiment pas se permettre d'être blessés !
Le diabète gestationnel est si effrayant qu'il est indispensable pour les femmes enceintes de s'en préoccuper. Comment l'éviter exactement ? Et si certaines d'entre vous sont déjà des "sugar mums" et que votre bébé devient un "sugar baby" ? Que peut-on faire exactement pour que la grossesse et le diabète puissent coexister pacifiquement sans conséquences graves ?
La surveillance de la glycémie est essentielle /1
Si vous êtes suffisamment grosse, si vous êtes suffisamment âgée, si vous avez déjà fait des fausses couches, si vous avez des antécédents de gros bébés, si vous avez des antécédents familiaux de diabète, alors vous êtes le type de personne que le diabète gestationnel va rechercher, et c'est une bonne idée de faire un test de glycémie avant d'être enceinte.

Si vous avez été diagnostiquée diabétique, vous devez contrôler votre glycémie bien avant d'être enceinte ; si vous êtes une femme enceinte normale, vous ne pouvez pas vous permettre de vous embêter avec le dépistage de la glycémie entre la 24e et la 28e semaine de grossesse. C'est une bonne idée de faire un test pour avoir l'esprit tranquille !
Les méthodes de réduction du sucre sont les suivantes /2
Que faire si vous êtes enceinte, que vous êtes aussi une "sugar mum" et que votre bébé devient un "sugar baby" ?
L'essentiel est d'abaisser le taux de sucre, d'écouter les conseils de son médecin et, si des médicaments sont nécessaires pour abaisser le taux de sucre, ils doivent être strictement appliqués.

Il est également important de suivre les recommandations de votre médecin en ce qui concerne votre régime alimentaire. Peut-on manger moins ? Non, car le bébé et la maman ont tous deux besoin d'une alimentation adéquate. Et si vous mangiez plus ? D'autant plus qu'il n'est jamais acceptable d'avoir un excès de sucre dans le sang.

Alors, comment manger ? Pour faire simple, la quantité totale de nourriture ne doit pas être excessive et la variété des aliments doit être importante. Vous devez manger plusieurs sortes d'aliments au cours d'un même repas : du bœuf, du lait, des œufs, du poisson, des crevettes, des légumes, des fruits, des céréales secondaires, etc. Cependant, vous ne pouvez pas manger plus d'un aliment de chaque sorte, et ils doivent tous avoir la même portion que la nourriture du chat !

C'est en gros ce qui se passe lorsque vous prenez cinq ou six repas par jour, chacun à moitié plein. Vous vous sentez mal à l'aise ? Mais c'est la seule façon de manger qui soit bonne pour la maman et le bébé.

Se faufiler, marcher, et de préférence bouger plus. La fourchette peut être plus petite, mais la durée peut être plus longue. En bref, il faut rester entre un gros chat paresseux et l'excès d'exercice. L'essentiel est de faire baisser votre glycémie. Passez le cap de la grossesse et tout ira bien.
Un bon état d'esprit est important /3
D'un manque total de compréhension du diabète gestationnel, nous sommes passés à un niveau de connaissance très élevé. Ne vous sentez-vous pas si désemparée ?
La nervosité sera présente, l'indifférence aussi. Quel état d'esprit devons-nous donc adopter face à cette maladie ?
Je pense qu'il s'agit simplement d'un beau malentendu dans la vie. Si vous le prenez au sérieux et que vous contrôlez strictement votre alimentation, le diabète gestationnel n'est pas un problème du tout. J'espère que la maman et le bébé pourront vaincre le monstre de l'hyperglycémie ! A la vôtre !

Qu'est-ce que le diabète gestationnel ?
"La principale raison en est que les hormones produites par le placenta pendant la grossesse rendent le corps moins sensible à l'insuline et que l'organisme de la plupart des femmes enceintes peut faire face à cette situation en sécrétant davantage d'insuline, mais certaines développeront un diabète sucré gestationnel en raison de facteurs physiques.

Son incidence est de l'ordre de 2 à 7 % et augmente avec l'âge. Les femmes enceintes atteintes du syndrome des ovaires polykystiques, ayant des antécédents familiaux de diabète, âgées de plus de 35 ans, obèses ou fumeuses sont particulièrement susceptibles de souffrir de diabète gestationnel, mais la grande majorité des patientes atteintes de diabète gestationnel ne présentent aucun des facteurs de risque susmentionnés, raison pour laquelle il est demandé à chaque femme enceinte de boire de l'eau sucrée pour dépister le diabète gestationnel lors de l'examen de maternité.
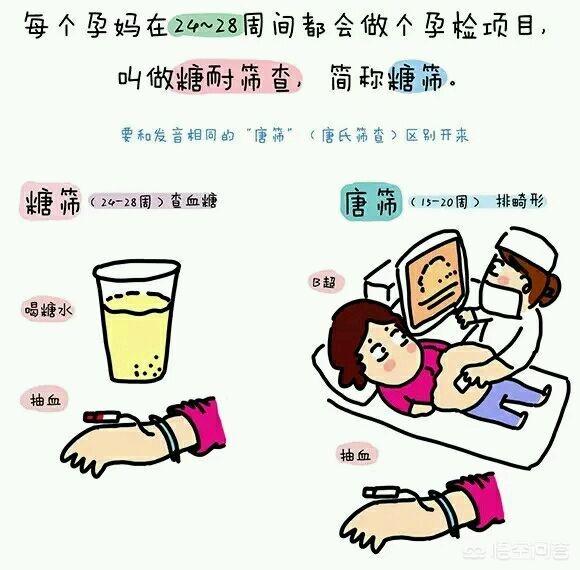
Comment dépister le diabète gestationnel ?
Dépistage traditionnel : entre la 24e et la 28e semaine de grossesse, 50 grammes d'eau glucosée sont pris par voie orale pour le test, et une prise de sang est effectuée une heure après avoir bu l'eau glucosée. Si la valeur de la glycémie dépasse 140 mg/dl, il s'agit d'une réaction positive, et d'autres tests de tolérance au glucose sont nécessaires à ce moment-là. Le deuxième test de dépistage doit être effectué à jeun, après une prise de sang et la consommation de 100 g d'eau glucosée, et une nouvelle prise de sang une, deux et trois heures après avoir bu l'eau glucosée. Si deux ou plusieurs des quatre valeurs de dépistage de la glycémie dépassent la valeur standard, le diagnostic de diabète gestationnel sera confirmé.
Le nouveau test de dépistage : après un jeûne de 6 à 8 heures, la première prise de sang est effectuée et 75 grammes d'eau glucosée sont bus après la prise de sang ; une prise de sang est effectuée la première et la deuxième heure après avoir bu l'eau glucosée ; si l'une des trois prises de sang dépasse la valeur standard, le diagnostic de diabète gestationnel peut être confirmé.
Effets sur le fœtus ?
Le diabète gestationnel léger ne présente pas de symptômes particuliers, car lorsque vous êtes enceinte, le fœtus veut recevoir des nutriments de la mère, et le placenta produit une hormone pour que la glycémie dans le sang de la mère enceinte soit un peu plus élevée, afin que le fœtus puisse recevoir plus de nutriments, ce qui peut être considéré comme un mécanisme naturel.
Cependant, une hyperglycémie prolongée aura des effets néfastes sur la mère et le fœtus, les exposant à des risques d'accouchement prématuré, de fausse couche, d'hypertension gestationnelle, d'infection maternelle, de dystocie des épaules et de déchirure du canal de naissance en raison du surdimensionnement du fœtus, d'hypoglycémie néonatale, d'ictère néonatal et de mort du fœtus. Une hyperglycémie sévère entraîne également des symptômes tels que manger plus, boire plus, uriner plus et perdre du poids, etc. En l'absence de traitement, l'acidocétose est plus susceptible d'être aggravée, mettant en danger la vie de la mère et du fœtus.
Pour plus de conseils sur la grossesse, suivez "Santé dans le Sud"Titres, recherche de colonnes pertinentes -"Préparer sa grossesse avec la doyenne des stars de l'obstétrique"
La cooccurrence du diabète et de la grossesse est fréquente dans deux cas : le diabète gestationnel et le diabète pré-gestationnel.
Sont-ils si semblables que vous ne pouvez pas faire la différence ? Ce n'est qu'une question d'ordre.

Le diabète gestationnel est un diabète qui n'existe pas avant la grossesse et qui est dû à une résistance à l'insuline provoquée par les hormones placentaires en raison d'une demande accrue d'insuline au cours de la seconde moitié de la grossesse et d'une fonction de réserve insuffisante des cellules bêta du pancréas, c'est-à-dire un diabète qui survient après la grossesse.

Le diabète pré-gestationnel, quant à lui, est une condition dans laquelle une femme enceinte souffre de diabète avant de tomber enceinte et peut remarquer une glycémie anormale pour la première fois après la grossesse.
Le diabète sucré gestationnel survient principalement au milieu et à la fin de la grossesse. Les effets sur le fœtus sont principalement la macrosomie, l'accouchement prématuré, l'augmentation de la difficulté de l'accouchement et du taux de césarienne, etc. ; les effets sur la femme enceinte sont principalement l'acidocétose.

Les effets négatifs d'un mauvais contrôle de la glycémie dans les grossesses diabétiques se poursuivent tout au long de la période périnatale et peuvent augmenter de manière significative le risque de fausse couche et de malformations fœtales. C'est pourquoi il convient de procéder à une échographie au milieu de la grossesse pour examiner le système cardiovasculaire et le tube neural du fœtus afin d'exclure les malformations fœtales graves.

critères de diagnostic
Critères de diagnostic de la grossesse diabétique :
Avec des symptômes significatifs de diabète sucré (polyurie, polydipsie et perte de poids inexpliquée) + glycémie aléatoire ≥ 11,1 mmol/L.
Glycémie aléatoire : glycémie à tout moment sans tenir compte du dernier repas.
Glycémie à jeun ≥ 7,0 mmol/L ;
Jeûne : aucun apport calorique pendant au moins 8 heures ;
Test de tolérance au glucose par voie orale de 75 g, glycémie ≥ 11,1 mmol/L 2 heures après l'administration du glucose ;
Un test supplémentaire est nécessaire pour le confirmer.

Critères de diagnostic du diabète gestationnel :
Glycémie à jeun ≥ 5,3 mmol/L ; ou 1 heure après la glycémie ≥ 10,0 mmol/L ; ou 2 heures après la glycémie ≥ 8,6 mmol/L par une épreuve d'hyperglycémie provoquée par voie orale (HGPO) de 75 g à 24-28 semaines de gestation.
Positif par dépassement de deux phases temporelles ou plus.
Que vous souffriez de diabète gestationnel ou d'une grossesse concomitante diabétique, les points suivants sont tous aussi importants les uns que les autres !
Contrôle de la glycémie
Dans le cas d'une grossesse diabétique ou d'un diabète gestationnel, la glycémie doit être étroitement contrôlée, avec des objectifs précis :
Glycémie à jeun, préprandiale ou au coucher 3,3-5,3 mmol/L, 1 h postprandiale < 7,8 mmoL/L, 2 h postprandiale < 6,7 mmol/L, et HbA1c aussi bas que possible à 6,0 %.
Surveillance du glucose
Les objectifs de contrôle glycémique sont plus stricts pendant la grossesse qu'en dehors de la grossesse, l'hyperglycémie présentant des risques pour la mère et le fœtus et l'hypoglycémie entraînant des dommages tout aussi graves pour la mère et le bébé. Il faut donc insister sur la surveillance glycémique pendant la grossesse et l'effectuer plus fréquemment pour s'assurer que les objectifs glycémiques sont atteints tout en évitant l'hypoglycémie.
Détection fœtale
L'échographie tridimensionnelle est pratiquée entre la 15e et la 21e semaine de gestation pour évaluer les anomalies du tube neural et d'autres anomalies congénitales, la mesure du diamètre fœtal est effectuée à la 18e semaine de gestation et l'échocardiographie est pratiquée entre la 20e et la 22e semaine de gestation pour dépister les malformations cardio-vasculaires. Les tests fœtaux commencent au cours du deuxième trimestre afin de réduire le risque de troubles fœtaux.
Pendant la grossesse, le métabolisme maternel du glucose diffère de la normale.
Les principaux changements sont la demande accrue de l'organisme en glucose, la résistance à l'insuline et l'absence relative de sécrétion.
Cela entraîne la possibilité d'un diabète gestationnel chez les femmes enceintes qui ne souffrent pas normalement de diabète.
Cette maladie est l'une des complications courantes de la grossesse, dont l'incidence augmente d'année en année, principalement au milieu et à la fin de la grossesse, dans le cadre de grossesses à haut risque, avec un impact plus important sur la mère, l'enfant et le fœtus.
Elle peut entraîner des risques tels que des fœtus trop gros, des troubles de la croissance, voire des malformations ;
Les nouveau-nés de mères malades sont également susceptibles de souffrir d'hypoglycémie, du syndrome de détresse respiratoire néonatale et de rétinopathie néonatale.
Il est donc recommandé que chaque femme enceinte fasse l'objet d'un dépistage du diabète.
Ces questions et réponses proviennent des utilisateurs du site, elles ne représentent pas la position du site, s'il y a une infraction, veuillez contacter l'administrateur pour la supprimer.