Comment faire la différence entre le diabète de type I et le diabète de type II ?
Comment faire la différence entre le diabète de type I et le diabète de type II ?
Le diabète sucré est un groupe de troubles métaboliques caractérisés par une hyperglycémie chronique due à des étiologies multiples et constitue une classe de maladies causées par des défauts de sécrétion et d'action de l'insuline.
Actuellement, le diabète sucré peut être divisé en trois grandes catégories : le diabète sucré de type 1 (T1DM), le diabète sucré de type 2 (T2DM) et le diabète sucré gestationnel (GDM).
Il existe de nombreuses similitudes cliniques entre le diabète de type 1 et le diabète de type 2, mais quelle est la différence entre les deux ?
Diabète sucré de type 1 (T1DM)
La grande majorité d'entre elles sont des maladies auto-immunes, causées par une sécrétion insuffisante d'insuline dans l'organisme. La plupart des patients sont jeunes, avec une incidence élevée chez les adolescents. L'effet des médicaments oraux seuls n'est pas bon, et un traitement à l'insuline à vie est souvent nécessaire pour contrôler la glycémie. Les symptômes typiques des "trois plus et un moins", à savoir la polyurie, la polydipsie, la polyphagie et la perte de poids, sont souvent observés.
Diabète de type 2 (T2DM)
Le diabète sucré de type 2 est une maladie génétique polygénique complexe résultant d'une combinaison de facteurs génétiques et environnementaux. Certains ne présentent aucun symptôme au stade initial, d'autres présentent des symptômes tels que la faiblesse et la soif au stade initial, et à mesure que les symptômes continuent de s'aggraver, les manifestations cliniques et les complications du diabète apparaissent.
La plupart des cas surviennent chez les adultes, souvent après l'âge de 40 ans, et ce groupe est souvent associé à l'obésité, à la dyslipidémie, à l'hypertension et à l'athérosclérose.
La plupart des gens constatent que l'augmentation de la glycémie se traduit par un bilan de santé au moment de la découverte, habituellement il n'y a pas de gêne particulière, l'unité annuelle d'organisation des projets de laboratoire a testé la glycémie, seulement pour constater que la glycémie est élevée, qui doit souvent être augmentée par des projets de laboratoire tels que le test de tolérance au glucose pour confirmer le diagnostic de diabète et de la fonction des îlots pancréatiques.
Les patients atteints de diabète de type 2 sont traités par un régime alimentaire, une thérapie par l'exercice et des médicaments hypoglycémiants oraux pour contrôler la glycémie dans la fourchette souhaitée dans les cas légers, tandis que l'insuline est également nécessaire dans les cas graves.
En suivant le titre du "catéchisme médical", les questions-réponses sur la santé sont plus faciles à comprendre !
Le typage du diabète est basé sur une combinaison de manifestations cliniques, de la physiopathologie et de l'étiologie du diabète, et de la fonction des cellules des îlots de Langerhans. Cela peut se faire en examinantLe test oral de tolérance au glucose, le test de libération d'insuline, le test de libération du peptide C, les auto-anticorps des cellules bêta des îlots pancréatiques, l'antigène leucocytaire humain (HLA) et d'autres éléments, ainsi que l'interrogatoire sur l'histoire et la présentation clinique, ont été utilisés pour différencier les cas.
Diabète de type 1
Etiologie : La grande majorité de ces maladies sont auto-immunes, avec une combinaison de facteurs génétiques (gènes HLA, etc.) et de facteurs environnementaux (infections virales, toxines chimiques, etc.) impliqués dans leur développement.
Caractéristiques : destruction des cellules bêta du pancréas, ce qui entraîne une carence absolue en insuline.
Performance : le début de la maladie tend à être plus aigu, souvent avec des symptômes "trois plus et un moins" (polyurie, polydipsie, polyphagie, perte de poids), tendance à la cétose, souvent induite par certaines situations stressantes (telles qu'une infection aiguë, un traitement inapproprié, des troubles de l'alimentation et des maladies gastro-intestinales ou d'autres stress) ; elle peut survenir à tout âge, et les enfants et les adolescents sont les plus fréquents.
Traitement : la plupart des patients ont besoin d'une insulinothérapie à vie.

Diabète de type 2
Étiologie : groupe hétérogène de maladies. Des facteurs génétiques (gène de l'obésité, etc.), des facteurs environnementaux (suralimentation, sédentarité, etc.) se combinent pour former une maladie complexe d'hérédité polygénique. La prédisposition génétique est plus importante que pour le diabète de type 1.
Caractéristiques : insensibilité des organes à l'insuline, fonction défectueuse des cellules β du pancréas entraînant une sous-production progressive d'insuline, et fonction anormale des cellules α du pancréas entraînant une augmentation de la sécrétion de glucagon.
Performance : apparition lente et insidieuse, les symptômes "trois de plus et un de moins" sont relativement légers, plus de la moitié des personnes peuvent être asymptomatiques ; de nombreuses personnes en raison de complications chroniques, de comorbidités (obésité, hypertension, dyslipidémie, etc.) ou de bilans de santé ne sont découvertes que tardivement ; elles ont souvent des antécédents familiaux ; la maladie peut survenir à tout âge, principalement chez l'adulte.
Traitement : Selon la fonction des cellules des îlots pancréatiques, divers traitements sont disponibles, notamment : des modifications du mode de vie telles que le régime alimentaire et l'exercice physique, un traitement hypoglycémiant oral et une insulinothérapie.

La réponse ci-dessus a été fournie par Mme Lydia Yang, éducatrice en chef de MicroSugar.
Si vous avez des questions, vous pouvez les laisser dans la section commentaire, je vous répondrai en temps voulu après l'avoir vu.

Suivez-nous sur Microsugar - Sourire face au diabète
Tout d'abord, il est évident que le diabète de type 1 et le diabète de type 2 sont classés comme des types différents. Deuxièmement, comme le processus et le principe de développement du diabète de type 1 et du diabète de type 2 sont différents, ils sont également différents en termes de traitement. Seul un traitement différencié et précis permet d'obtenir les meilleurs résultats. C'est l'objet de la distinction entre le diabète de type 1 et le diabète de type 2.
Le premier point est la différence d'âge et de causes entre le diabète de type 1 et le diabète de type 2, ainsi que leurs manifestations cliniques. Par exemple, le diabète sucré de type 1 est le plus fréquent chez les adolescents, mais nous ne pouvons évidemment pas exclure certains cas individuels dans d'autres groupes d'âge. La vitesse et le degré de destruction des cellules des îlots de Langerhans, qui jouent un rôle très important dans la régulation de la glycémie dans le corps humain, varient considérablement en fonction de l'âge. Le diabète de type 2 touche principalement les personnes d'âge moyen et les personnes âgées, mais ces dernières années, le nombre de jeunes patients a progressivement augmenté. La plupart de ces patients sont obèses, ont une longue période de latence pour l'apparition de la maladie, et leur état peut être léger.
Le diabète de type 1 nécessite généralement des injections d'insuline pour stabiliser l'hyperglycémie et contrôler la maladie. Le diabète de type 2, quant à lui, ne nécessite qu'un régime alimentaire approprié et des médicaments hypoglycémiants oraux adéquats pour soulager la maladie dans une certaine mesure.
Bien que le diabète de type 1 et le diabète de type 2 soient tous deux appelés diabète sucré, ils ont des causes et des traitements différents, et nous devons apprendre à différencier et à traiter les symptômes. Il est donc recommandé aux patients de se rendre à l'hôpital pour subir un examen formel afin de diagnostiquer eux-mêmes le type de diabète auquel ils appartiennent en fin de compte.
Instructeur : Zhang Yingze, médecin-chef adjoint, département d'endocrinologie, Baoding First Hospital of Traditional Chinese Medicine, Baoding, Chine.
Il est spécialisé dans le traitement du diabète sucré et de ses complications, des troubles de la thyroïde et d'autres troubles du métabolisme endocrinien, ainsi que de diverses maladies en médecine chinoise, en combinant la médecine chinoise et la médecine occidentale.
Si vous avez trouvé cet article utile, n'hésitez pas à l'aimer ou à le recommander à vos amis et à suivre [Medlink Media].
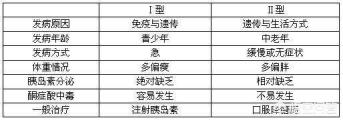
Étiologie : Le diabète de type 1, également connu sous le nom de diabète insulino-dépendant, est dû à des défauts génétiques, principalement à des défauts du système auto-immun conduisant à des lésions du pancréas, mais aussi à certaines infections virales et à d'autres causes conduisant à la perte de la fonction de sécrétion de l'insuline, ce qui nécessite une supplémentation en insuline exogène tout au long de la vie. Des défauts génétiques sont également à l'origine du développement du diabète de type 2 qui, associé à l'obésité, à l'âge, à la race, à l'environnement et aux conditions de vie, entraîne une déficience absolue ou relative de la sécrétion d'insuline par le pancréas.
Âge d'apparition : le diabète de type 1 se développe généralement avant l'âge de 30 ans, et plus souvent avant l'âge de 16 ans, rarement au-delà de l'âge de 40 ans, connu comme une maladie auto-immune cachée de l'adulte, la plupart du corps étant relativement mince ; le diabète de type 2 se développe principalement au-delà de l'âge de 40 ans, souvent accompagné de symptômes d'obésité, la maladie évoluant vers un certain degré de perte de poids progressive.
Symptômes d'apparition : la grande majorité des patients atteints de diabète sucré de type 1 boivent plus, urinent plus, mangent plus, ont une force physique réduite, sont manifestement amaigris et présentent d'autres symptômes évidents, souvent accompagnés des symptômes d'une acidocétose soudaine de la maladie ; tandis que la plupart des patients atteints de diabète sucré de type 2 sont gras, l'apparition des premiers symptômes n'est souvent pas évidente, et évolue progressivement vers une bouche sèche, boivent plus, urinent plus, sont facilement affamés et présentent d'autres symptômes.
Complications : en général, le risque d'acidocétose dans le diabète sucré de type 1 est beaucoup plus élevé que dans le diabète sucré de type 2, et la même concentration de glucose dans le sang est moins bien tolérée dans le type 1 que dans le type 2, et la néphropathie, la rétinopathie, etc., apparaissent plus tôt et plus souvent, et le risque de maladie coronarienne et d'accident vasculaire cérébral dans le diabète sucré de type 2 est plus élevé que dans le diabète sucré de type 1.
Le C-peptide du diabète de type 1 est généralement très bas, parfois même nul, et ne change pas beaucoup deux heures après un repas. Le C-peptide à jeun du diabète de type 2 varie d'une personne à l'autre, tout comme deux heures après un repas, et l'on considère que la fonction pancréatique est bonne si elle double par rapport à la fonction à jeun.
L'interprétation autorisée du site web des affaires pharmaceutiques ne peut être reproduite sans autorisation, et le plagiat fera l'objet de poursuites.
L'action inadéquate de l'insuline est la cause du diabète.
Si les hormones qui augmentent le taux de sucre dans le sang et celles qui l'abaissent peuvent travailler ensemble, il est possible de maintenir le taux de sucre dans le sang dans une certaine fourchette.
Cependant, si la sécrétion d'insuline est insuffisante, si les cellules des îlots pancréatiques sont endommagées (dans le diabète de type 1, il y a un manque absolu de sécrétion d'insuline) ou si l'insuline ne "fonctionne" pas bien (en médecine, on parle de "résistance à l'insuline" ou de "diminution de la sensibilité à l'insuline"), le taux de glucose sanguin augmente (dans le diabète de type 2, il y a une diminution relative de la sécrétion d'insuline). En cas de résistance à l'insuline ou de diminution de la sensibilité à l'insuline, la glycémie augmente (dans le diabète de type 2, il y a une diminution relative de la sécrétion d'insuline).
L'immunité peut être considérée comme la "patrouille de police" de l'organisme, qui arrête et élimine les "méchants" envahisseurs. Grâce à l'immunité, l'organisme est en mesure d'expulser les corps étrangers et les tissus vieillis. Cependant, il arrive que le système immunitaire prenne les tissus normaux de l'organisme pour des "méchants" et lance une attaque, ce qui entraîne une maladie auto-immune. Lorsque le "champ de bataille" auto-immun est le pancréas et qu'il endommage les cellules bêta du pancréas, le diabète apparaît. On parle alors de diabète de type 1.
Le diabète de type 1 est diagnostiqué lorsque des auto-anticorps tels que les anticorps anti-cellules des îlots de Langerhans (ICA) et les anticorps anti-décarboxylase de l'acide glutamique (GAD) sont détectés lors d'un examen. L'infection virale peut être un facteur causal, mais dans de nombreux cas, la cause de la destruction des îlots de Langerhans ne peut être explorée, et il existe également des problèmes génétiques. Le diabète de type 1 se développe principalement pendant l'enfance, et il n'est pas étroitement lié aux habitudes de vie, à la génétique et à l'âge, avec une prédominance d'adolescents. Le diabète de type I a endommagé les cellules β du pancréas, la quantité absolue de sécrétion d'insuline est insuffisante, le début de la maladie est aigu, le patient est le plus souvent maigre et il est sujet à l'acidocétose. Traitement : injection d'insuline.
S'il y a des antécédents familiaux de diabète et que l'on ne veille pas à maintenir de bonnes habitudes de vie, il est également probable que le diabète de type 2 apparaisse sous l'effet de la gloutonnerie, de l'obésité, du manque d'exercice et de la pression professionnelle. Selon les statistiques, 93,7 % des patients en Chine sont atteints de diabète de type 2. Ces dernières années, avec l'amélioration de la vie matérielle et l'accélération du rythme de vie, les gens se désintéressent de plus en plus des bonnes habitudes de vie, mangent et boivent sans retenue, souffrent d'obésité, n'ont pas l'habitude de faire de l'exercice, ont un excès d'énergie, souffrent de troubles métaboliques, et l'ancienne "maladie des riches" s'est également répandue dans les foyers des gens ordinaires. En fait, tant que l'apport énergétique total est supérieur à la consommation, qu'il s'agisse de protéines ou de graisses, de poisson ou de viande, le diabète se développe également. De plus, les patients atteints de diabète de type 2 sont de plus en plus jeunes. Dans les services de diabétologie, les adolescents et même les enfants sont de plus en plus nombreux à souffrir de cette maladie.
Ces mauvaises habitudes sont des déclencheurs du diabète de type 2 qui peuvent être vérifiés par vous-même et, si vous les avez, vous pouvez les changer.
□ Irrégularités alimentaires
□ Manger trop vite
□ Manger trop souvent
□ Renouvellement fréquent des repas et repas nocturnes
□ Privilégier les aliments gras et ne pas manger régulièrement des légumes et des fruits.
□ Manger des fast-foods tout le temps
□ Ne pas prêter attention à l'évolution de son poids
□ Bonne consommation, 5 jours par semaine.
□ Boire plus de 2 verres par jour
Fumer
□ Stress mental
□ Travail de bureau, déplacements peu fréquents
□ Travail de nuit fréquent, repos insuffisant
□ Ne pas faire d'exercice régulièrement
□ Ce n'est pas si loin, et je préfère prendre la voiture plutôt que de marcher.
□ Toujours utiliser l'ascenseur pour monter et descendre les escaliers
Au début du diabète, la glycémie n'est souvent élevée qu'après les repas, alors que la glycémie à jeun est normale. À ce stade, si vous continuez à faire ce que vous faites, au bout d'un certain temps, ce n'est pas seulement la valeur de la glycémie postprandiale qui est élevée, mais aussi la valeur de la glycémie à jeun.
La progression de nombreux diabétiques de type 1 est très rapide, les patients éprouvant diverses réactions désagréables dès l'apparition de la maladie. Contrairement au diabète de type 1, la progression du diabète de type 2 est un processus lent. Dans les premiers stades de la maladie, le patient se sent "normal", à l'exception d'une augmentation du taux de glucose dans le sang. Ce n'est qu'au fur et à mesure que la maladie progresse que le patient ressent progressivement des symptômes tels que la soif, une tendance à boire de l'eau et une préférence pour les sucreries.
Lorsque le taux de sucre dans le sang est élevé, l'organisme n'est pas en mesure de convertir facilement les nutriments contenus dans les aliments en énergie propre à utiliser, l'apport d'énergie est insuffisant, la fatigue, l'amaigrissement, l'augmentation de l'appétit et d'autres phénomènes sont faciles à observer. Lorsque le sucre est excrété par les reins, une grande quantité d'eau est nécessaire pour le dissoudre, et une polyurie se produit. La grande quantité d'eau perdue provoque à son tour la soif, de sorte que le patient aime boire beaucoup d'eau.
Trois de plus et un de moins sont les symptômes du diabète de type 2 : manger plus, boire plus, uriner plus, mais perdre du poids. Le plan de traitement du diabète de type 2 est une combinaison de régime diabétique et de thérapie par l'exercice, ainsi que la prise de médicaments hypoglycémiants prescrits par votre médecin. Si le contrôle de la glycémie n'est pas bon, il est également nécessaire d'injecter de l'insuline, ce qui peut entraîner des complications graves, voire mortelles.
(Note : Les photos proviennent du réseau, en cas d'infraction, veuillez nous contacter pour les supprimer, merci !)
Il n'y a pas de différence entre l'hyperglycémie et la gestion de la différence, un type d'injection, le deuxième type de médicament, un type semble terrible, mais tant que l'insuline quantitative régulière surveille souvent la valeur de la glycémie, il n'y aura pas de problème, par rapport au deuxième type d'absence de symptômes, il est très probable d'être pris à la légère, tout ce qui est dit de tester souvent la glycémie, le contrôle de la glycémie est le roi.
Ces questions et réponses proviennent des utilisateurs du site, elles ne représentent pas la position du site, s'il y a une infraction, veuillez contacter l'administrateur pour la supprimer.