Puis-je recevoir une perfusion de glucose pour le diabète ?
Puis-je recevoir une perfusion de glucose pour le diabète ? 
Bien que la plupart des gens ne crient pas après le médecin, cette question est souvent posée par de nombreux patients.
Imaginons un diabétique, ne s'agit-il pas simplement d'une élévation du taux de sucre dans le sang ? Si nous introduisons du glucose à ce moment-là, le taux de sucre dans le sang sera-t-il plus élevé ?
Il n'y a rien de mal à cette logique, mais dans le contexte clinique, le glucose peut non seulement être perfusé, mais doit parfois l'être.
Pourquoi puis-je recevoir une perfusion de glucose ?
La plupart du temps, de nombreuses infirmières appellent la perfusion "liquide blanc", c'est-à-dire qu'elle ne contient pas d'antibiotiques, qu'elle ne contient pas trop de nutriments, qu'elle ne contient pas d'inhibition de l'acide gastrique, d'antiémétiques, d'analgésiques, d'anesthésiques ; il s'agit simplement de fournir au patient de l'eau et des électrolytes.
Cela signifie qu'une personne a toujours besoin d'être maintenue en vie lorsqu'elle ne mange ni ne boit rien pendant une journée (par exemple, lorsqu'elle attend une opération, lorsqu'elle vient de subir une hémorragie gastro-intestinale pour laquelle le médecin a demandé un jeûne, etc.
On peut passer une semaine sans liquides nutritifs, mais pas un jour sans eau. Les liquides sont donc indispensables pour les patients qui ne peuvent pas manger.
Il existe deux types principaux de ce "liquide blanc" : le chlorure de sodium ordinaire, ou sérum physiologique, qui n'a pratiquement aucun effet ou effet secondaire, se contentant de fournir de l'eau.
L'autre est le glucose, ou un mélange de glucose et de solution saline, qui sert à fournir plus que de l'eau, mais aussi un peu d'énergie.

Mais une personne normale peut rapidement la ramener à la normale grâce à l'insuline, sans problème grave. Cependant, chez les patients diabétiques, la sécrétion d'insuline est relativement insuffisante et la glycémie augmente.
Mais lorsque les médecins administrent du glucose aux diabétiques, ils le font généralement dans un certain rapport, par exemple un rapport sucre/insuline de 3:1 ou 4:1, accompagné d'une certaine quantité d'insuline.
Par exemple, un flacon de dextrose à 5 % de 500 ml contient 500*5 % = 25 (g) de sucre, donc normalement 25 ÷ 4 = 6, soit 6 unités d'insuline, seront ajoutées au dextrose du diabétique. Le mélange de la perfusion à cette époque de l'année ne provoque généralement pas de grandes fluctuations de la glycémie.
Il est donc tout à fait raisonnable et sûr pour les diabétiques d'introduire du glucose sans trop d'inquiétude~
Il existe une idée fausse particulièrement répandue en ce qui concerne le diabète. Un patient diabétique est en fait un patient qui n'est pas capable de bien réagir au sucre qui pénètre dans son corps, ce qui maintient la glycémie à un niveau supérieur à la normale. Par exemple, lorsqu'une personne normale ingère du sucre, l'organisme utilise plusieurs voies, dont l'une des plus importantes est la sécrétion d'insuline pour décomposer le sucre. Chez les patients diabétiques, en raison d'une sécrétion insuffisante d'insuline ou d'une efficacité insuffisante de l'insuline, il n'est pas possible de décomposer complètement le sucre, qui reste donc présent dans le sang, ce qui entraîne une glycémie élevée.
Il arrive donc que les patients diabétiques souffrent d'hypoglycémie ! C'est la nécessité d'une supplémentation en sucre.
D'autre part, les médicaments doivent être dissous dans l'eau afin de pénétrer dans le corps humain au moyen d'une perfusion, et l'eau couramment utilisée pour dissoudre les médicaments est soit de l'eau glucosée (appelée eau sucrée par les professionnels de la santé), soit de l'eau chlorurée sodique (eau salée).
Certains médicaments peuvent être dissous aussi bien dans l'eau sucrée que dans l'eau salée, et d'autres ne peuvent être dissous que dans l'eau salée. Enfin, certains médicaments ne peuvent être dissous que dans l'eau sucrée, auquel cas seule l'eau sucrée peut être utilisée.
Par ailleurs, il arrive que les patients souffrant d'hypernatrémie ne doivent pas utiliser de sérum physiologique, car celui-ci contient du sodium.
Bien entendu, lorsqu'ils administrent des solutions de glucose aux diabétiques, les médecins ajoutent généralement de l'insuline au médicament afin d'empêcher l'augmentation de la glycémie du patient.
C'est pourquoi, lorsque vous êtes hospitalisé, le médecin vous demandera si vous êtes diabétique lorsqu'il prendra connaissance de vos antécédents médicaux
Je me souviens de mes débuts, mais aussi de la théorie, des faits et du raisonnement du patient ou de sa famille, mais avec le temps, tous les médecins ont fait la même chose. C'est-à-dire que, tout en utilisant une solution de réhydratation au glucose avec des médicaments, mais aussi sous les ordres du médecin pour accélérer l'effet de l'insuline, pour ce qui n'est pas une stabilité de la glycémie, afin de figurer un 。。。。。。 propre.
Si nous ajoutons de l'insuline à la solution de réhydratation au glucose, ce n'est pas parce que c'est nécessaire ou judicieux, c'est uniquement pour éviter les soupçons.

Ici, le Dr Wong vous dira si l'injection de glucose peut être administrée aux diabétiques ou non.
(i) Pourquoi l'injection de glucose est-elle utilisée dans le processus de traitement ?
Tout d'abord, les solvants de tous les médicaments sont généralement du glucose injectable, du chlorure de sodium injectable et du glucose chlorure de sodium injectable.
Pourquoi l'eau pure n'est-elle pas utilisée dans la plupart des cas ? L'élément principal à prendre en compte est unepression osmotiqueLe problème, comme vous devriez l'avoir appris en biologie au lycée, c'est que les cellules ont une pression osmotique élevée et que l'eau a une pression osmotique faible, et lorsque vous mettez des cellules dans de l'eau pure, elles se désintègrent dès qu'elles y entrent. Il en va de même pour le corps humain : si vous perfusez un liquide, la pression osmotique doit être à peu près la même que celle des cellules du corps pour qu'elles puissent fonctionner. Les substances les plus abondantes et les moins allergisantes possibles dans le sang humain sont les suivantesGlucose et chlorure de sodiumNaturellement, ces deux éléments deviennent des "additifs" naturels à la solution de réhydratation, afin d'ajuster la solution de réhydratation "plus épaisse".
Deuxièmement, pourquoi devons-nous parfois utiliser une injection de dextrose ? Le principal problème est toujours la solubilité du médicament, certains médicaments sur les instructions clairement indiqué que le médicament avec le glucose injection pour la composition, pas aveuglément, ces médicaments dans le chlorure de sodium injection n'est pas entièrement dissous, un sac de suspension, le changement vous osez l'infuser ? Le Dr Huang a également testé en privé, en prenant certains de ces médicaments à l'injection de chlorure de sodium, les résultats de comment secouer comment chauffer ne sont pas entièrement dissous, ce qui indique que les instructions de médicaments d'autres personnes sont également objectives.
Il existe également une situation où le glucose est nécessaire, à savoir lorsque le patient est en phase postopératoirerapidePendant cette période, même les diabétiques ont besoin de glucose comme source d'énergie, et une supplémentation en glucose pour une énergie adéquate est indispensable ! Que se passe-t-il si un patient diabétique n'est pas supplémenté en glucose pendant le jeûne ? La graisse corporelle du patient commence à se dégrader considérablement, le sang se remplit de corps cétoniques et peut même provoquer l'apparition d'une acidocétose.
(ii) Sécurité de l'injection de dextrose pour les patients diabétiques
Par ailleurs, quel est l'effet réel des injections de glucose sur les diabétiques, et voici un ensemble de données mathématiques pour le comprendre.
Une poche de 500 ml d'injection de dextrose à 5 % contient 25 g de sucre.
En règle générale, pour une cuisson normale, 83 grammes de riz cuit contiennent 25 grammes de sucre. Combien représentent 83 grammes, environ 1,5 tael de riz je pense, combien représente un bol de riz chez vous ?
Vous dites que vous êtes plus modéré, combien de repas par jour, au moins trois repas ? Le liquide de réhydratation est toujours versé goutte à goutte, le processus est long avec un tampon, mais le repas est consommé en quelques minutes.
Beaucoup de diabétiques sont juste, vous pouvez prendre une grosse bouchée de votre repas, et avoir du glucose dans votre solution de réhydratation, c'est juste trop d'inquiétude !
En outre, le processus de réhydratation est lent et il n'y a pas d'augmentation soudaine du taux de sucre dans le sang.

(iii) Un bref apport de glucose a-t-il un effet significatif sur l'organisme d'un diabétique ?
Comme nous le savons tous, le diabète sucré est une maladie chronique invalidante qui dure plus de cinq à dix ans. Ce n'est que lorsque les organes humains reçoivent du sang à forte teneur en sucre pendant une longue période et sous la stimulation du sang pendant de nombreuses années que des complications se forment dans de nombreux systèmes et organes.
La question se pose donc : si une personne maintient sa glycémie stable pendant une longue période, le fait de manger quelques bouchées supplémentaires de temps en temps aura-t-il un effet significatif à long terme sur son organisme ? En toute logique, la réponse est non, n'est-ce pas ?
(d) Lors de la réhydratation des liquides, l'ajout d'insuline à action rapide à la solution de réhydratation peut-il faire baisser rapidement le taux de sucre ?
En général, le principe de la réhydratation par injection de glucose est de 1 unité d'insuline pour 5 à 10 grammes de glucose, et les patients qui prennent souvent de l'insuline peuvent penser que 3 à 5 unités d'insuline, c'est très important. Vous savez, nous prescrivons parfois des doses inférieures, l'infirmière ne sait pas comment ajouter si peu d'insuline.
En outre, si vous êtes un patient obèse, votre sensibilité à l'insuline est si faible que ces quelques unités d'insuline sont presque mieux que rien.
Bien entendu, pour les diabétiques minces et sensibles à l'insuline, il s'agit d'un état qui nécessite l'ajout d'insuline.
(v) Le caractère raisonnable ou non de la pratique consistant à administrer des injections de glucose avec de l'insuline.
- Cette pratique est une originalité chinoise en réponse à l'opinion publique nationale, et aucun homologue étranger ne la pratique, de sorte que personne dans le monde ne discutera de la question de savoir s'il est raisonnable ou non d'ajouter de l'insuline à une solution de glucose.
- Cela présente en effet un risque clinique, et chez les patients qui viennent de s'administrer de l'insuline ou de l'insuline orale avant la réhydratation, ainsi que chez les patients présentant une hypoglycémie, ce comportement risque de provoquer une hypoglycémie.
- L'insuline est une hormone protéique, et comme les changements de PH et d'osmolalité entraînent une dénaturation des protéines pendant la réhydratation avec différents médicaments, la nature de l'insuline elle-même peut changer, avec des conséquences imprévisibles.
- L'insuline favorise l'entrée extracellulaire d'ions potassium et, lors du traitement de patients souffrant de vomissements malins, l'ajout d'insuline à la solution de réhydratation peut entraîner un risque d'exacerbation de l'hypokaliémie.

remarques finales
En résumé, dans ce pays, l'ajout d'insuline aux injections de glucose pour prévenir l'hyperglycémie n'a pour but que de réconforter le patient, et le risque d'effets indésirables l'emporte déjà sur les bénéfices possibles, et cette pratique n'a souvent aucune valeur clinique.
Pour éviter les conflits non provoqués, les médecins ne peuvent que continuer à agir de la sorte, ce qui n'est souvent pas très correct pendant longtemps, même les médecins eux-mêmes estiment qu'il est juste d'agir ainsi. 。。。。。。
Si vous avez des doutes, n'hésitez pas à laisser un commentaire ci-dessous.
Je suis le Dr Wong, j'insiste sur l'utilisation d'un langage simple pour parler de ma compréhension clinique, si vous êtes d'accord avec mon point de vue, aidez-nous à signaler une préoccupation ou cliquez sur "J'aime", si vous ou votre famille et vos amis avez besoin de comprendre les connaissances pertinentes, veuillez transmettre cet article aux personnes qui en ont besoin, merci !
Bonjour, je suis médecin anorectal, en fait, le Dr Lin a également fait cette "chose stupide" aux patients diabétiques qui s'injectent du glucose, et encore "en connaissance de cause", mais avant de prescrire des conseils médicaux, les patients et leurs familles ont communiqué, mais ont également exprimé leur compréhension. Pourquoi les membres de la famille savent-ils que les patients diabétiques s'injectent du sucre et pourquoi ne réprimandent-ils pas le Dr Lin ? Les patients diabétiques peuvent-ils s'injecter du glucose ? Écoutez ce que dit le Dr Lin :

En fait, donner du glucose à des patients diabétiques, le Dr Lin l'a fait plusieurs fois, la première fois lorsqu'il était en rotation d'entrée dans le service, son tour était dans le service endocrinien, et ce jour-là, le service d'urgence a amené un patient diabétique à l'hôpital."L'acidocétose diabétiquePatients, cette maladie est une glycémie élevée à long terme à la table d'éclatement après les complications causées par la manifestation commune est de s'évanouir, ce patient est, l'admission de la glycémie avec le glucomètre directement élevé à la mesure, et puis vérifier le corps cétone sang 5mmol / L, et puis immédiatement un grand nombre de fluides de réhydratation pour diluer la glycémie et les cétones dans le sang, et puis injecté avec de l'insuline pour abaisser le glucose, le traitement de ces derniers jours le patient est également fatigué, les infirmières sont également fatigués, parce qu'il est nécessaire de suspendre 24 heures par jour pour suspendre l'eau salée. Le patient était fatigué et les infirmières étaient fatiguées, car elles devaient suspendre l'eau salée 24 heures sur 24 et mesurer la glycémie en gros une fois toutes les deux heures. Jusqu'à ce que les cétones sanguines tombent à une valeur normale, car la glycémie est facile à faire chuter, généralement après 1/2 journée de traitement, la glycémie est à la valeur normale mais les cétones sanguines sont encore élevées.À ce moment-là, vous devez encore injecter de l'insuline et de la kétamine saline, et pendant le traitement, l'organisme est également à jeun et a besoin de glucose pour fournir des calories, mais si vous avez été hypoglycémique à l'insuline, mais aussi hypoglycémique, le traitement de la kétamine saline peut s'avérer difficile.Il n'y a donc aucun moyen.Nous ne pouvons utiliser que de l'eau chlorure de sodium glucosée avec de l'insuline.,Il se trouve que l'insuline et le glucose qu'il contient peuvent interagir l'un avec l'autre non pas pour augmenter la glycémie, mais uniquement pour fournir de l'énergie.
Ce cas nous apprend donc que même les diabétiques souffrant de complications graves peuvent recevoir du glucose parce qu'il est nécessaire à leur état de santé.Contrairement à ce que nous croyons être le bon sens, il existe en fait une situation dans laquelle leSi vous êtes diabétique et que vous utilisez également du glucose, il s'agit d'un médicament qui est dosé ensemble et qui ne peut être dosé qu'avec de l'eau sucrée, il est couramment utilisé dans nos médicaments de chimiothérapie : l'oxaliplatine.Le mois dernier, le Dr Lin a traité un cancer du rectum et des patients diabétiques par chimiothérapie, en utilisant également du glucose avec de l'oxaliplatine, mais il ajoutera en même temps 4 unités d'insuline supplémentaires dans le traitement.Il existe en fait une posologie stricte pour ce dosage, une unité d'insuline réduisant généralement le glucose de 4 grammes.Une dose de 250 ml de dextrose à 5 %, contenant 12,5 g de glucose, nécessite 3 à 4 unités d'insuline pour être neutralisée et la glycémie est également mesurée à nouveau pendant la chimiothérapie pour éviter l'hypoglycémie.

En fait, il existe de nombreuses autres affections qui nécessitent également une perfusion de glucose chez les diabétiques :
L'hypoglycémie, par exemple.Il s'agit du symptôme le plus probable chez de nombreux patients diabétiques, car beaucoup d'entre eux ont peur de manger, une fois qu'ils ont mangé la glycémie est élevée, et même certains ne mangent tout simplement pas, mais prennent toujours par voie orale la dose initiale de médicaments hypoglycémiants, il est très facile d'induire une hypoglycémie, si l'hypoglycémie est induite dans la nuit est plus dangereux, la lumière est seulementla faimCela arrive parfois.transpirerressentir un léger sentiment dePalpitations, soulagées par le repos.Dans les cas les plus graves, on observe des troubles de la conscience, des balbutiements, voire desLe coma semble menacer le pronostic vital! Ainsi, lorsque cela se produit, la première chose que nous, médecins, faisons est d'administrer une perfusion de glucose, et une forte concentration de glucose en plus.
Et puis il y a le cancer du rectum et le diabèteAprès une opération du cancer de l'intestin, nous les ferons jeûner pendant un certain temps, au cours duquel ils ne pourront recevoir qu'une journée d'énergie par le biais de liquides, car le glucose est la substance de base fournie par notre corps, et le glucose doit donc être perfusé. Cependant, pendant la perfusion, nous contrôlons étroitement la glycémie afin d'éviter qu'elle n'augmente et que l'hypoglycémie ne survienne. En même temps, nous laisserons la famille préparer un chocolat, parce qu'il y a toujours une sensation de faim après avoir jeûné tout le temps, si le patient a tellement faim qu'il semble paniquer, avoir des vertiges et de la fatigue, il peut immédiatement laisser le patient prendre un demi morceau de chocolat avec sa bouche, afin d'éviter l'aggravation de l'hypoglycémie. Certains patients souffrant de polypes gastro-intestinaux après une intervention chirurgicale peuvent également se préparer du chocolat, car après une demi-journée de jeûne, ils auront faim et paniqueront.

Résumé : les patients diabétiques originaux peuvent perdre du glucose, et dans certains cas doivent être perdus, l'homme qui a ouvert la question rugit docteur, juste la façon n'est pas juste, après tout, notre sens commun des patients diabétiques est d'avoir à moins d'exposition au sucre, cet événement en fait, le médecin a une grande partie de la responsabilité, parce qu'il n'y a pas et la famille informée de l'état et le but de la perfusion, conduisant au patient à mal comprendre le médecin. En fait, de nombreuses relations médecin-patient sont encore causées par une communication inadéquate. À cet égard, le Dr Lam doit également être renforcé.
Suivez Dr Lin, apprenez toujours plus de conseils de santé, laissez-moi être votre petit soleil exclusif~~~~.
Donnez-moi un autre like.
Par hasard, j'avais déjà regardé à la télévision une séquence dramatique dans laquelle deux patients étaient endormis et leurs familles s'occupaient d'eux.
L'un des membres de la famille, à l'œil vif, a découvert que l'autre côté du flacon de médicaments portait l'inscription "glucose", et a demandé "votre partenaire n'est pas diabétique, comment transfuser du glucose, l'infirmière ne s'est-elle pas trompée ?"
À ce moment-là, la famille était anxieuse, elle a immédiatement voulu arrêter sa propre perfusion, l'infirmière s'est précipitée pour l'arrêter et a été réprimandée. Après les explications du médecin, les familles se sont rendu compte qu'elles ne comprenaient pas.
De telles situations se produisent en effet dans les hôpitaux et les cliniques ambulatoires en raison du manque de connaissances médicales des patients et de leurs familles.D'une part, il est nécessaire que les professionnels de la santé expliquent à l'avance lorsque la situation le permet ; d'autre part, il est nécessaire que les utilisateurs de sucre s'informent sur le sujet en général.
Nous savons que la cause du diabète n'est pas tant liée à l'apport de glucose ou à une consommation excessive de sucre, mais qu'elle est principalement due à une sécrétion insuffisante d'insuline ou à une résistance à l'insuline.
Dans quelles circonstances, dans un hôpital, le glucose sera-t-il administré à un patient en sucre ?
-Certains diabétiques ont encore besoin d'utiliser le glucose comme source de calories pendant le jeûne (sans manger ni boire) après l'hospitalisation ;
-Pendant la période où certains patients diabétiques souffrent d'hypertension artérielle, de maladies rénales et de maladies cardiaques, il n'est pas possible d'administrer une grande quantité de solution saline, sous peine d'aggraver l'état de santé, et la seule solution consiste donc à utiliser le glucose comme solvant.
d'ailleursLe médecin choisira la quantité appropriée de glucose à administrer au patient pendant l'hospitalisation et administrera une certaine quantité d'insuline pendant l'alimentation en glucose afin d'empêcher la glycémie d'augmenter.Les amateurs de sucre n'ont donc pas à s'inquiéter outre mesure lorsqu'ils ont besoin d'entrer dans le glucose.
Enfin, une bonne santé !
Si vous avez des questions sur la gestion de la santé ou le diabète, n'hésitez pas à nous envoyer un message privé ou à nous faire part de vos questions dans la section des commentaires.
--END-
Rédacteur en chef : Jin Xiaoxiao
谢邀.
Il n'est pas possible de généraliser la question de savoir si le glucose peut être perfusé chez les diabétiques.
Il est également répréhensible qu'un homme jure devant un médecin sans poser de questions.

Lisez donc la suite.
Le glucose fournit 50 à 70 % de l'énergie dont l'organisme a besoin. En plus de fournir de l'énergie, le glucose est également une importante source de carbone pour l'organisme et participe à la formation des glycoprotéines.
En cas de diabète, la glycémie augmente parce que l'organisme ne produit pas suffisamment d'insuline.
Cliniquement, la plupart des patients diabétiques n'ont pas besoin d'une perfusion de glucose, mais les conditions suivantes le nécessitent
1, une partie des médicaments anti-inflammatoires ou une partie des médicaments administrés par voie intraveineuse doivent être dissous et dilués dans du glucose injectable par voie intraveineuse, à ce moment-là, on peut ajouter la proportion appropriée d'insuline, ce qui n'entraîne généralement pas une forte augmentation de la glycémie.
2, acidocétose diabétique ou coma diabétique hypertonique non cétosique, lors de la réanimation, lorsque la glycémie du patient atteint 13,9 mmol/l, il faut administrer du glucose à 5 % ou du sérum physiologique à 5 %, si le coma ne peut pas s'alimenter ou si la ligne d'intubation trachéale des patients ne peut pas s'alimenter, il est nécessaire d'administrer du dextrose à 5 % et 10 injections de glucose et d'ajouter de l'insuline pour fournir de l'énergie à l'organisme.

3. En cas d'hypernatrémie (surtout centrale), d'insuffisance cardiaque, d'œdème chez les patients atteints de diabète sucré, afin d'éviter l'aggravation des conditions susmentionnées, il convient d'envisager l'utilisation de glucose + insuline, si nécessaire, en association avec l'utilisation de diurétiques.
4. Les patients graves ne peuvent pas manger par la bouche ou par voie nasale ; si la glycémie n'est pas trop élevée, il est nécessaire d'administrer du glucose par voie intraveineuse pour fournir de l'énergie, mais aussi d'ajouter la proportion appropriée d'insuline et d'effectuer une surveillance dynamique de la glycémie.
En bref, les patients diabétiques ne peuvent pas utiliser le glucose, c'est trop arbitraire, l'injection de glucose pour les patients diabétiques n'est pas un fardeau, tant que la condition l'exige, le glucose ajouté à la quantité appropriée d'insuline avec l'utilisation de l'insuline, n'est pas un fardeau.(en général : 1 unité d'insuline : 4 grammes de glucose) et le traitement correct de la maladie, ce qui ne doit pas être considéré comme une faute médicale et imputé au médecin, en brefTant que la maladie est correctement diagnostiquée avant d'être utilisée, que la quantité d'injection de glucose et la proportion d'insuline correspondent, que l'on fait attention à la surveillance dynamique des changements de la glycémie pendant l'utilisation, en fonction du niveau de glycémie de l'ajustement opportun du plan de traitement, les patients diabétiques peuvent utiliser l'injection de glucose en toute sécurité.
Dans la pratique clinique, on entend souvent dire que
"Dr Sun, je souffre d'hyperglycémie, pourquoi les médecins continuent-ils à me donner du glucose ?"
"Je ne peux pas faire baisser ma glycémie tout le temps, et c'est pourquoi vos médecins me donnent du glucose !
Est-ce vrai pour les vraies gouttes ? Les diabétiques n'ont-ils tout simplement pas le droit d'utiliser des liquides glucosés ?
En fait, non !
Lorsque les diabétiques ont besoin d'une thérapie par perfusion, ils ont souvent besoin d'une solution de glucose. Les diabétiques ne doivent pas considérer le glucose comme un monstre inondable ; le glucose n'est pas seulement salvateur, il est aussi un fournisseur direct d'énergie pour l'organisme.
Le glucose est le médicament le plus efficace pour le traitement de l'hypoglycémie
Le diabète ne se manifeste pas seulement par une hyperglycémie ; dans les premiers stades du diabète et pendant le traitement, les patients souffrent souvent d'hypoglycémie, ou plutôt, l'hypoglycémie est un état que les diabétiques ne peuvent pas éviter.
Une hypoglycémie légère sera rapidement soulagée par la prise d'aliments sucrés par voie orale, mais pour les personnes âgées, les hypoglycémies sévères, les jeunes enfants et les autres personnes souffrant d'hypoglycémie, le médicament correcteur le plus efficace est le glucose. Il peut être pris par voie orale ou administré par voie intraveineuse.
Chez les patients présentant un coma hypoglycémique, des solutions intraveineuses de glucose sont nécessaires pour corriger rapidement l'hypoglycémie, faute de quoi une encéphalopathie fonctionnelle, voire la mort, peut survenir.
Certaines situations d'urgence, comme l'acidocétose diabétique, nécessitent une perfusion de glucose.
Attendez une minute, les patients atteints d'acidocétose diabétique n'ont-ils pas une glycémie très élevée ? Comment se fait-il qu'ils aient également besoin d'une perfusion de glucose ?
L'utilisation de fluides glucosés est très importante et nécessaire dans l'utilisation de l'acidocétose. En effet, les diabétiques consomment des graisses et des protéines dans l'organisme, car le glucose présent dans le corps ne peut pas être utilisé en raison de l'hyperglycémie.
Les produits intermédiaires de la dégradation des graisses et des protéines sont les corps cétoniques : l'acide acétoacétique, l'acide hydroxybutyrique et l'acétone, qui fournissent de l'énergie à l'organisme lorsque le glucose ne peut pas être utilisé. Cependant, la présence de ces acides dans l'organisme peut conduire à un état d'acidose.

En cas d'acidocétose diabétique, le patient peut souffrir de nausées, de vomissements et même de coma. Ces acides doivent donc être éliminés le plus rapidement possible.
La meilleure substance anti-cétogène est le glucose.
En cas de glycémie relativement élevée, une réhydratation rapide et massive à l'aide de sérum physiologique et une perfusion continue d'insuline à petites doses sont utilisées pour faire baisser lentement et régulièrement la glycémie.
La glycémie doit être surveillée en permanence pendant la réhydratation et l'administration d'insuline, et lorsque la glycémie tombe à 13,9 mmol/ L, une perfusion d'eau glucosée ou de glucose salé doit être mise en place jusqu'à ce que l'alimentation s'améliore et que les corps cétoniques disparaissent.
Les patients souffrant de complications diabétiques chroniques ont également besoin d'un traitement par perfusion de glucose.
Le diabète sucré est très facilement associé à des lésions cardiaques et rénales, et lorsque le patient est en état d'insuffisance cardiaque et d'insuffisance rénale, l'administration d'une trop grande quantité de sérum physiologique augmentera la charge sur le cœur et les reins, faisant de la maladie un état intraitable qui n'est pas facile à corriger.
Chez ces patients, l'apport en sel doit être limité et, bien entendu, la quantité de sel dans les liquides doit également être limitée. Un apport quotidien en sel de 1 à 3 g est très faible, et un flacon de 500 ml de sérum physiologique contient 4,5 g de sel ; il est donc important de limiter la quantité de liquides salés.

Ces patients ont besoin de médicaments, le médicament doit être dissous dans l'organisme. Bien entendu, le choix du liquide se porte sur une faible concentration d'eau glucosée, comme la solution de dextrose à 5 %, qui est le premier choix.
Les patients incapables de s'alimenter, extrêmement épuisés et à jeun doivent être placés sous perfusion de glucose.
Le corps humain a besoin d'au moins 120 g de glucose comme substance énergétique de base. Notre alimentation de base quotidienne est constituée d'amidon, qui est un polysaccharide, et les fruits contiennent du fructose, qui sont tous décomposés en glucose pour l'utilisation par le corps sous l'action des enzymes digestives humaines.
Les patients qui ne peuvent pas manger ont donc besoin de solutions de glucose, et bien sûr le diabète, qui nécessite un apport intraveineux, et bien sûr la sonde gastrique est un conduit pour l'apport d'hydrates de carbone.
Le glucose est un élément important de la formule du médicament
Le glucose peut être associé à d'autres médicaments pour former une formulation spéciale répondant aux besoins spécifiques de certaines maladies. Par exemple, la solution polarisante souvent utilisée en pratique clinique est composée d'insuline, de glucose et de chlorure de potassium.
L'insuline dans les fluides polarisés peut être le résultat de niveaux inférieurs d'ions potassium, d'acides gras et d'acides aminés dans le sang.
Le liquide polarisé peut fournir du glucose, du chlorure de potassium et de l'insuline, et permettre le transfert extracellulaire du potassium vers les cellules du myocarde, améliorant ainsi le métabolisme du myocarde ischémique.

L'insuline favorise la comptabilisation du glucose dans les cardiomyocytes et inhibe la libération d'acides gras par le tissu adipeux, réduisant ainsi l'accumulation de sol gras neutre dans le myocarde ischémique.
L'insuline augmente de manière significative la synthèse des protéines du myocarde, stabilise les membranes cellulaires, corrige la carence en potassium intracellulaire, protège le myocarde ischémique, améliore la transmission sinusoïdale et auriculo-ventriculaire et prévient les arythmies.
Les fluides polarisants sont utilisés en clinique pour un large éventail de pathologies cardiaques, notamment la maladie coronarienne chronique stable, l'infarctus aigu du myocarde et la cardiomyopathie.
Comment un diabétique peut-il utiliser des solutions à base de glucose pour guérir sans augmenter sa glycémie ?
Il est vrai que la glycémie d'un diabétique augmentera si on lui administre simplement une perfusion de glucose, mais en tant que médecin expérimenté dans le traitement du diabète, c'est à vous d'essayer de maintenir votre glycémie aussi stable que possible tout en traitant la maladie.
Une certaine quantité d'insuline doit être ajoutée pour contrer le glucose dans la solution de glucose, sans augmenter le taux de sucre dans le sang, et même en l'abaissant.

Cette manœuvre exige du clinicien qu'il ait l'expérience clinique nécessaire pour s'assurer que les liquides sont introduits et que la glycémie n'est pas augmentée. Elle est généralement basée sur la glycémie du patient et nécessite 2 à 4 g de sucre avec 1 UI d'insuline. Elle permet de maintenir la glycémie à un niveau constant.
Dans le processus de perfusion clinique, on constate souvent que ce médicament ne peut pas être associé à l'insuline, c'est-à-dire que l'insuline ne peut pas être placée dans un flacon de perfusion avec ce médicament IV, car il peut y avoir une décoloration, une précipitation, une diminution de l'efficacité du médicament, voire l'apparition de réactions médicamenteuses indésirables graves.
Dans ce cas, nous devons choisir un autre liquide tout autour et ajouter de l'insuline par voie intraveineuse pour compenser la glycémie dans l'autre liquide, ou choisir une pompe à insuline ou une micropompe pour administrer l'insuline en continu.
Par conséquent, si vous avez besoin d'une sédation au glucose ou si vous avez des problèmes cardiaques ou rénaux lors de la sédation des liquides, il est toujours recommandé de vous rendre dans un établissement de soins de santé approprié ou chez un spécialiste. Dans une clinique privée ou un centre de santé, etc., on s'attend à ce qu'ils ne vous donnent pas de glucose, car trop de sel aggraverait la situation, et l'utilisation de glucose, sans le traitement des fluides, pourrait faire augmenter la glycémie de manière plus significative.
IMO :
Le glucose est un médicament important dans le traitement de la maladie et joue un rôle très important dans diverses complications aiguës et chroniques du diabète telles que l'acidocétose diabétique, le coma hypoglycémique, le diabète associé à une insuffisance cardiaque et rénale. Il peut être utilisé comme solvant, comme source d'énergie pour les patients à jeun, etc.
Les patients diabétiques reçoivent une perfusion de glucose, basée sur la glycémie, afin que la solution de glucose puisse traiter la maladie sans augmenter la glycémie.
Les diabétiques peuvent utiliser du glucose au cours de leur maladie, et il est important de suivre les instructions de votre médecin, de l'utiliser correctement et d'en parler à votre médecin si vous avez des questions.
La perfusion de glucose pour les patients diabétiques est très courante dans le travail clinique et il n'y a pas lieu d'en faire tout un plat. Il ne s'agit pas d'une erreur de médication de la part du médecin, mais plutôt d'une utilisation rationnelle du glucose en fonction des besoins de la maladie. Les gens peuvent simplement remarquer le glucose et ne pas prêter attention au fait que de l'insuline est généralement ajoutée à cette bouteille de glucose pour contrecarrer l'effet d'augmentation de la glycémie du glucose. Le diabète est une maladie endocrinienne, mais aussi une maladie de consommation, si la glycémie habituelle n'est pas bien contrôlée, il y aura une variété de complications cardiovasculaires, vasculaires cérébrales, neurologiques, oculaires, de sorte qu'un grand nombre de patients diabétiques seront très complexes, souvent accompagnés d'une atteinte ou d'une insuffisance des fonctions cardiovasculaires, cérébrales et rénales. Les exemples suivants montrent qu'il est parfois raisonnable d'utiliser du glucose chez les patients diabétiques. Le diabète sucré avec insuffisance cardiaque est très fréquent dans les services de cardiologie, en raison du déclin de la fonction de pompage du cœur, de sorte que les reins ne sont pas suffisamment perfusés, ce qui entraîne une rétention de sodium conduisant à des œdèmes, voire à un hydrothorax, une ascite, un épanchement péricardique et d'autres complications, le traitement de ces patients est basé sur la diurèse pour réduire les œdèmes et limiter ensuite l'apport en sel, dans un tel état, si la transfusion de liquides, puis l'utilisation excessive de chlorure de sodium injectable augmenteront encore la surcharge en sodium, ce qui n'est pas propice au développement du diabète sucré, l'utilisation du glucose. aggravera la surcharge en sodium, ce qui n'est pas propice à l'amélioration de la fonction cardiaque, ce qui nécessite l'utilisation appropriée de glucose + insuline + chlorure de potassium (couramment utilisé dans la solution de polarisation clinique) tout en contrôlant la glycémie, afin de faciliter le rétablissement de la fonction cardiaque et d'améliorer l'état de santé. En outre, le diabète sucré avec insuffisance rénale, un événement dangereux sur l'hyperkaliémie, dans la dialyse de potassium en même temps, vous pouvez utiliser le glucose + l'insuline pour promouvoir le transfert des ions de potassium et l'injection de gluconate de calcium, afin de réduire les effets cardiaques négatifs causés par l'hyperkaliémie. De même, si les patients diabétiques ne prennent pas suffisamment de médicaments hypoglycémiants, ou s'ils mangent trop peu et ont une réaction hypoglycémique, la solution la plus rapide est d'injecter du glucose par voie intraveineuse, afin de prévenir le coma hypoglycémique. Les diabétiques ne sont donc pas incapables d'utiliser l'injection de glucose, il s'agit de votre médecin de premier recours en fonction des besoins de l'état de l'utilisation raisonnable des médicaments. Laisser le problème professionnel, au professionnel, est le meilleur choix. Merci de m'avoir lu, merci de me corriger si je ne suis pas assez précis.
1 Les diabétiques peuvent également souffrir d'hypoglycémie, il est donc possible de recevoir des transfusions de glucose.
Il se trouve que je viens de réanimer un patient inconscient ayant des antécédents de diabète. J'ai vérifié la glycémie, mais elle n'était que de 1,8 mmol/L (la glycémie humaine normale se situe entre 3,9 et 6,1 mmol/L ; le coma survient lorsque la glycémie est trop basse). Ce patient a reçu par voie intraveineuse du glucose à haute concentration (généralement 50 % de glucose) et s'est réveillé en un rien de temps. Un patient diabétique peut-il donc recevoir une perfusion de glucose ? La réponse évidente est oui.
2 Le glucose est une source d'énergie essentielle et les diabétiques dont la glycémie est normale peuvent également avoir besoin d'une perfusion de glucose.
Nous n'aborderons pas ici les raisons pour lesquelles un patient diabétique souffre d'hypoglycémie. Il est compréhensible que le glucose soit perfusé lorsque la glycémie est basse. Mais j'irai plus loin : la perfusion de glucose est toujours indiquée pour les patients diabétiques, même si leur glycémie se situe dans la fourchette normale, et elle sera souvent utilisée de cette manière.
Par exemple, si un patient ne peut pas manger pour une raison quelconque, ou ne mange pas assez et a besoin de reconstituer son énergie, le glucose sera utilisé. Ensuite, par exemple, si le patient souffre d'une grave insuffisance cardiaque, d'une insuffisance rénale et d'autres problèmes, et qu'il doit limiter strictement l'apport de chlorure de sodium, ou si certains médicaments doivent être dilués dans du glucose et que le chlorure de sodium ne peut pas être utilisé, le glucose peut être utilisé. Les médecins administreront un certain pourcentage d'insuline avec du glucose pour aider le patient à favoriser le métabolisme du glucose et à maintenir la glycémie à des niveaux normaux.
3 Une perfusion de glucose de courte durée provoquant une augmentation de la glycémie dans une certaine fourchette n'est pas dangereuse ; l'hypoglycémie est beaucoup plus redoutable que l'hyperglycémie.
Ce qui est effrayant avec le diabète, c'est que des années d'hyperglycémie rongent lentement les vaisseaux sanguins, provoquant athérosclérose, blocages, rétrécissements et autres problèmes. Toutefois, une augmentation à court terme du taux de sucre dans le sang, dans une certaine fourchette, n'est pas du tout dangereuse pour le corps humain et la personne ne ressent aucun malaise (sauf si le taux de sucre dans le sang est extrêmement élevé, ce qui provoque un coma hyperosmolaire ou une acidocétose). La perfusion d'une bouteille de glucose équivaut seulement pour le patient à manger un morceau de sucre supplémentaire, ou à manger quelques bouchées de riz en plus, il n'y a pas d'impact substantiel sur l'état du diabète. Les diabétiques ne doivent donc pas avoir peur du sucre.
À la clinique, de nombreux patients diabétiques sont perplexes : pourquoi le médecin veut-il que je reçoive une perfusion de glucose alors que je souffre manifestement déjà de diabète et que ma glycémie est plus élevée que celle d'une personne ordinaire ? Cela n'augmente-t-il pas encore la concentration de glucose ? S'agit-il d'un remède ou d'un mal ?

Nous savons tous que les diabétiques souffrent d'une concentration anormalement élevée de glucose dans le sang parce que le glucose présent dans le sang ne peut pas être décomposé et métabolisé efficacement. C'est pour cette raison que vous devez contrôler votre glycémie dans votre vie quotidienne, afin que le taux de glucose dans le sang se maintienne dans la fourchette normale. En particulier, il est important de limiter la consommation d'aliments sucrés ou d'hydrates de carbone afin d'éviter une production excessive de glucose.
Or, comme mentionné dans cette question, le patient souffre manifestement de diabète et doit contrôler le taux de glucose dans le sang, ce qui est propice au contrôle de la maladie. Or, le médecin demande au contraire que le patient soit perfusé avec une solution de glucose, ce qui ne manque pas de jeter de l'huile sur le feu et d'augmenter le taux de glucose dans le sang. Le médecin n'est-il pas conscient d'un raisonnement aussi simple et évident ?
En fait, il n'est pas du tout surprenant que les patients aient de tels doutes, et je vais les analyser ci-dessous, et après avoir lu mon analyse, je serai peut-être en mesure de lever vos doutes.
Tout d'abord, si vous avez besoin d'une perfusion en clinique, vous devez généralement utiliser du sérum physiologique ou du dextrose pour dissoudre le médicament avant de pouvoir le perfuser, et ce, qu'il s'agisse d'un patient ordinaire ou d'un patient diabétique. Certains médicaments peuvent être dissous dans une solution de glucose aussi bien que dans une solution saline, mais d'autres ne peuvent être dissous que dans une solution saline ou dans une solution de glucose.
Deuxièmement, si le patient diabétique présente des complications, telles que des lésions rénales graves, il ne peut pas métaboliser correctement le sodium dans l'organisme, ce qui provoque facilement une hypernatrémie. À ce moment-là, si le patient doit être traité par perfusion, le sérum physiologique ne peut pas être utilisé comme solvant pour dissoudre le médicament, et seule de l'eau glucosée à faible concentration peut être utilisée. Pour les personnes souffrant d'hypernatrémie, l'apport quotidien en sel doit être de 1 à 3 g, mais si une bouteille de 500 ml de sérum physiologique est utilisée, la teneur en sel de cette bouteille peut atteindre 4,5 g, ce qui augmentera sans aucun doute le taux de sel dans le sang. Par conséquent, les patients doivent à ce moment-là contrôler la restriction de l'apport en sel de sodium pour éviter une augmentation supplémentaire du sodium dans l'organisme, afin de ne pas aggraver le fardeau qui pèse sur les reins et de ne pas provoquer de lésions irréversibles. Par conséquent, il est plus approprié de choisir une solution d'eau glucosée à faible concentration plutôt qu'une solution saline brute à ce moment-là.
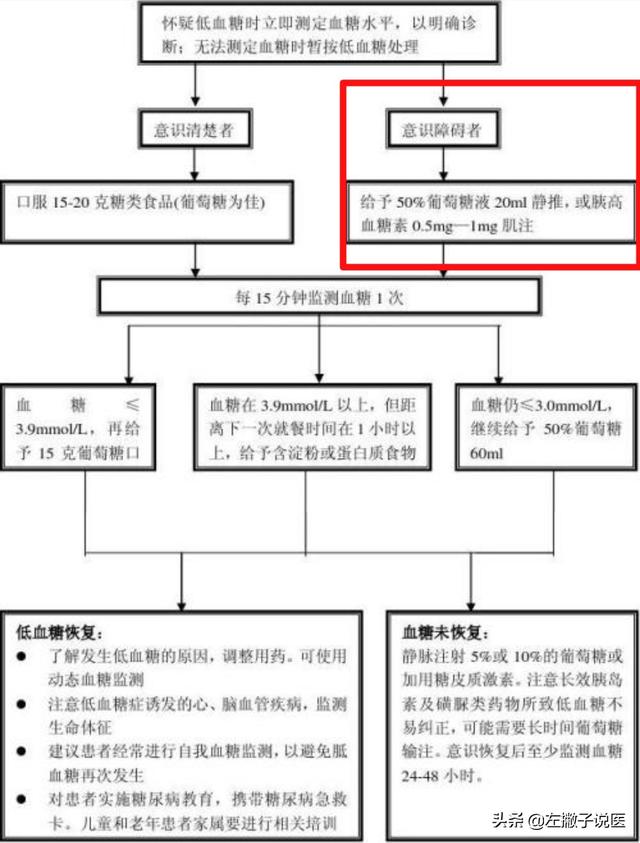
Une fois de plus, un patient diabétique souffrant de coma hypoglycémique aura besoin d'une perfusion de glucose. Pour les patients diabétiques, nous ne pouvons pas nous contenter de voir les patients présentant une glycémie élevée, nous devrions également nous préoccuper davantage des patients diabétiques qui, dans la vie ordinaire, sont sujets à des complications hypoglycémiques, et ces complications hypoglycémiques peuvent parfois même mettre en danger la vie du patient ; il est donc nécessaire de supplémenter en glucose en temps opportun pour améliorer les symptômes de l'hypoglycémie. Les patients diabétiques hypoglycémiques doivent alors perfuser une solution de glucose afin d'améliorer rapidement les symptômes de l'hypoglycémie, plus rapidement que le glucose par voie orale. En particulier pour certains patients qui sont déjà dans un coma hypoglycémique, si l'hypoglycémie ne peut pas être améliorée rapidement, elle peut provoquer une encéphalopathie fonctionnelle, voire la mort. C'est pourquoi la perfusion intraveineuse de glucose est nécessaire à ce moment-là pour corriger rapidement l'hypoglycémie.
● Enfin, le glucose est également une source d'énergie pour notre corps, et il en va de même pour les personnes atteintes de diabète, même si elles sont diabétiques, elles ont toujours besoin de consommer une certaine quantité de glucose dans leur vie quotidienne normale afin de pouvoir fournir de l'énergie à leur corps. C'est le cas de certains diabétiques qui ne peuvent pas manger ou qui sont en état de jeûne, et s'ils ne peuvent pas obtenir d'énergie par leur alimentation normale, ils doivent alors recevoir une perfusion de glucose pour leur fournir de l'énergie.
Bien sûr, nous ne devons pas trop nous inquiéter de la perfusion de la solution de glucose, car les médecins ont déjà pensé à cet aspect du problème, et ils ajoutent souvent une certaine quantité d'insuline à la solution de glucose lorsqu'ils la donnent à des patients diabétiques, afin d'empêcher les patients d'avoir un taux de sucre anormalement élevé dans le sang. Le rapport entre le glucose et l'insuline est généralement de 5:1, ce qui signifie que si un patient doit perfuser un flacon de 500 ml de glucose injectable à 5 %, il faudra y ajouter 5 U d'insuline, ce qui empêchera la glycémie du patient diabétique de s'élever anormalement pendant la perfusion de glucose.
D'une manière générale, lorsque nous nous rendons à l'hôpital, en tant que patients, nous devons faire confiance aux médecins, qui ont réfléchi à chaque médicament qu'ils administrent, comme dans le cas présent, et il y a une raison pour laquelle les médecins administrent une perfusion de glucose aux patients diabétiques, qui correspond à l'objectif du traitement, et ce n'est pas une simple décision prise au hasard.

Note de l'auteur : Je suis très heureux de vulgariser les connaissances liées à la santé pour tout le monde, je suis gaucher pour dire médical, chaque jour avec un langage simple pour vous de vulgariser les connaissances médicales professionnelles, les mots de code n'est pas facile, si vous aimez mon article, aidez-moi à pointer un éloge ! Si vous avez encore des questions, vous pouvez laisser un message dans la section des commentaires, bienvenue à l'attention, en avant, merci pour votre soutien !
Ces questions et réponses proviennent des utilisateurs du site, elles ne représentent pas la position du site, s'il y a une infraction, veuillez contacter l'administrateur pour la supprimer.