Peut-on mourir d'une protéinurie ?
Peut-on mourir d'une protéinurie ?
Bonjour, je suis médecin généraliste traitant et j'espère que ma réponse vous aidera.
Avant de répondre à votre question, parlons de votre état d'esprit actuel. Comme vous le voyez dans votre question, avec le diabète et un test de protéines urinaires, vous êtes très inquiet de votre état de santé.
Je voudrais dire que cette inquiétude excessive de votre part non seulement ne sera pas bénéfique pour le traitement de la maladie, mais apportera également de nombreux inconvénients.
Il a été constaté que les diabétiques qui sont perturbés par la dépression, la nervosité, le pessimisme et la douleur vont progressivement aggraver leur état et former un cercle vicieux.
Des facteurs psychologiques défavorables peuvent entraîner une sécrétion importante de certaines hormones de stress dans l'organisme, et des niveaux élevés de ces hormones peuvent provoquer une réapparition du diabète, ce qui n'est pas propice à la guérison du patient.
Par conséquent, les personnes atteintes de diabète ou de complications du diabète se trouvent dans le meilleur état psychologique possible pour prendre l'initiative d'accepter le traitement, en régulant activement leurs émotions, en changeant d'état d'esprit, en revigorant constamment leur esprit, en luttant avec ténacité contre la maladie, en ayant la confiance et le courage de vaincre la maladie, afin d'éviter ou d'atténuer l'apparition et le développement des complications aiguës et chroniques du diabète, un bon état d'esprit et le traitement correct de la maladie sont très favorables au traitement.
Revenons au sujet. Parlons de la néphropathie diabétique.
La néphropathie diabétique est une complication très fréquente et importante chez les patients diabétiques. Bien que la cause exacte de la néphropathie diabétique ne soit pas encore claire, on pense généralement qu'elle est liée à un mauvais contrôle de la glycémie entraînant un métabolisme rénal anormal, et à un traitement insuffisant des comorbidités diabétiques telles que l'hypertension artérielle et d'autres maladies.
La néphropathie diabétique peut être divisée en 5 stades
Le stade 1 est également connu sous le nom de stade d'hyperfiltration glomérulaire, au cours duquel il n'y a pas de symptômes cliniques évidents ;
Le stade 2, également connu sous le nom de microalbuminurie intermittente, peut être associé à l'hypertension, à l'hyperlipidémie ou au syndrome métabolique ;
Le stade 3, également connu sous le nom de microalbuminurie persistante, s'accompagne souvent d'une rétinopathie diabétique. Si un traitement efficace est administré à ce stade, il est possible d'éviter des dommages importants à la fonction rénale ;
Le stade 4 est également connu sous le nom de stade clinique de la maladie rénale diabétique ou stade de la protéinurie manifeste, le patient présente des œdèmes évidents, des fonctions corporelles affaiblies et des comorbidités accrues, ce stade est irréversible, même si le contrôle de la glycémie est conforme aux normes, il ne peut pas empêcher le patient d'atteindre le stade final ;
Le stade 5 est également connu sous le nom d'insuffisance rénale terminale, ou urémie, avec de multiples comorbidités graves nécessitant une dialyse ou une transplantation rénale.
Par conséquent, les symptômes de la néphropathie diabétique au stade précoce ne sont pas très évidents, et il est donc difficile de les déceler. Si elle n'est pas traitée à temps, la maladie se détériorera progressivement, il y aura un gonflement du corps, une hypo-protéinémie et d'autres symptômes, et conduira finalement à une insuffisance rénale diabétique, une urémie et d'autres symptômes de la maladie, et le temps de survie diminue progressivement.
Tout d'abord, votre bilan de santé a trouvé des protéines urinaires +1, la néphropathie diabétique est très probable. Mais cela ne veut pas dire que vous êtes atteint de néphropathie diabétique, car d'autres facteurs entrent en ligne de compte. Par exemple, une infection des voies urinaires, etc.
Si la néphropathie diabétique est à un stade précoce, il faut mesurer à nouveau la protéine microurine, la fonction rénale et d'autres tests.
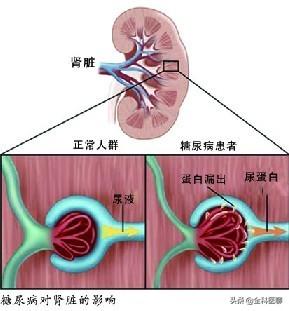
Comment détecter la néphropathie diabétique ?
Contrôle agressif de la glycémie.
Par tous les moyens. Contrôler la glycémie. Par exemple, limiter strictement l'apport calorique, respecter l'application de médicaments hypoglycémiants, éviter l'excitation émotionnelle, les infections et d'autres facteurs susceptibles de provoquer des fluctuations de la glycémie.
Restriction de la consommation de sel
Afin de protéger les reins et de réduire leur charge de travail, l'apport en sel doit être limité à moins de 6 grammes par jour, et l'apport en eau doit être restreint en cas d'insuffisance rénale sévère.
En cas de limitation de l'apport en potassium et en protéines
La néphropathie diabétique étant très sensible à l'acidose et à l'hyperkaliémie, qui induisent des troubles du rythme cardiaque et un coma hépatique, il convient de modérer la consommation de boissons et de fruits contenant du potassium, ainsi que la consommation de protéines.
Traiter activement les autres maladies sous-jacentes. Par exemple, l'hypertension, l'hyperlipidémie et les maladies coronariennes.
Lorsque la néphropathie diabétique provoque une hypertension, qu'il s'agisse d'un diabète sucré de type 1 ou d'un diabète sucré de type 2, les antihypertenseurs préférés sont les IECA ou les ARA, qui permettent de contrôler l'hypertension, de réduire la protéinurie et de retarder la progression de la fonction rénale.
Elle peut être traitée à l'aide de plantes médicinales.
Revenons à la question initiale. Combien de temps peut-on vivre avec une néphropathie diabétique ?
La microalbuminurie, qui survient au stade précoce de la néphropathie diabétique, peut être améliorée chez certains patients après un traitement actif, alors qu'une fois que l'altération de la fonction rénale se produit, elle progresse beaucoup plus rapidement que d'autres maladies glomérulaires, et la néphropathie diabétique évolue vers l'insuffisance rénale terminale plus rapidement que les maladies rénales générales.
La survie de la néphropathie diabétique est étroitement liée aux facteurs individuels, à la durée de la maladie, au traitement et à l'intervention. Il n'y a donc pas lieu de s'inquiéter, le traitement actif est la première chose à faire actuellement, je vous souhaite un prompt rétablissement !
Je suis un petit docteur en sciences, et en tant que professionnel de la santé, je répondrai à vos questions.
Avant de pouvoir répondre à cette question, il faut d'abord savoir ce qu'est la néphropathie diabétique.
Qu'est-ce que la néphropathie diabétique ?
Selon les lignes directrices chinoises de 2014 pour la prévention et le contrôle de la néphropathie diabétique, la néphropathie diabétique est une lésion rénale causée par le diabète sucré, qui était auparavant désignée par DN (néphropathie diabétique). En 2007, la National Kidney Disease Foundation (NKF) a élaboré les lignes directrices pour la qualité des lignes directrices de survie pour les maladies rénales, désignées par NKF/KDOQI. diabétique) au lieu de DN.
En 2014, l'American Diabetes Association (ADA) et la NKF ont convenu de définir la maladie rénale chronique comme une maladie rénale chronique causée par le diabète sucré, qui consiste principalement en un débit de filtration glomérulaire (DFG) inférieur à 60 ml/min/1,73 m2 ou un rapport albumine/créatinine urinaire (ACR) de plus de 30 mg/g persistant pendant plus de 3 mois.
La glomérulopathie diabétique (DGN) est spécifiquement définie comme une glomérulopathie causée par le diabète sucré, confirmée par une biopsie rénale.
La néphropathie diabétique est de plus en plus répandue depuis quelques années et est devenue la deuxième cause d'urémie en Chine après la glomérulonéphrite chronique.
Pour diagnostiquer une néphropathie diabétique, il faut que la durée du diabète soit supérieure à 10 ans, car la grande majorité des microangiopathies dues au diabète nécessitent de longues années d'accumulation.
Le diagnostic clinique de la néphropathie diabétique précoce repose sur deux points principaux
Albumine urinaire :La microalbuminurie est une manifestation clinique précoce de la néphropathie diabétique et constitue la base principale du diagnostic de la néphropathie diabétique.
Rétinopathie diabétique :La rétinopathie diabétique survient souvent plus tôt que la néphropathie diabétique, et la majorité des patients atteints de néphropathie diabétique ont une rétinopathie diabétique, mais la prévalence de la rétinopathie diabétique est plutôt réduite chez les patients dialysés atteints de néphropathie diabétique, et la rétinopathie diabétique est utilisée par la directive NKF/KDOQI comme l'une des bases de diagnostic de la néphropathie diabétique chez les patients atteints de diabète de type 2.
La rétinopathie diabétique et la néphropathie diabétique sont toutes deux des microangiopathies causées par le diabète, et comme le diabète est une maladie systémique, les deux complications sont souvent parallèles, ce qui signifie que s'il y a une néphropathie diabétique, il y aura une rétinopathie diabétique.
La microalbumine urinaire est un outil important pour détecter la néphropathie diabétique et est de loin le plus fiable.
Stade de la néphropathie diabétique
Le diabète est divisé en 5 stades
Phase I :Au stade précoce de la néphropathie diabétique, l'hyperfiltration glomérulaire est la caractéristique la plus marquante de ce stade, avec une augmentation du volume rénal, une dilatation des artérioles glomérulaires, une augmentation du flux plasmatique rénal, une augmentation de la pression intraglomérulaire glomérulaire et un taux de filtration glomérulaire (TFG) nettement élevé.
Phase II :Épaississement de la membrane basale des capillaires glomérulaires et léger élargissement du stroma mésangial ; le taux d'excrétion urinaire de l'albumine est généralement normal, mais peut augmenter de façon intermittente (par exemple, après l'exercice, pendant le stress), et le DFG est légèrement augmenté.
Phase III :Dans la néphropathie diabétique précoce, l'épaississement du GBM et l'élargissement du stroma mésenchymateux sont évidents, et la vitrification des parois des petites artères est présente ; une microglossie persistante est présente.Albuminurie, UAER persistant à 20-200 μg/min (normal <10 μg/min), DFG toujours supérieur à la normale ou normal.
Phase IV :Néphropathie diabétique clinique, la glomérulopathie est plus grave, une certaine glomérulosclérose, une atrophie tubulaire focale et une fibrose interstitielle ; les protéines urinaires augmentent progressivement UAER>200μg/min, équivalent à la quantité totale de protéines urinaires>0,5g/24h ; le DFG diminue ; peut être accompagné d'œdèmes et d'hypertension, et d'un déclin progressif de la fonction rénale ; certains patients peuvent manifester un syndrome néphrotique.
Période V :Urémie, la plupart des unités rénales sont atrétiques ; diminution du taux d'urée, augmentation de la créatinine sanguine, augmentation de la pression artérielle.
L'auteur de la question a actuellement une protéinurie de 1 +, la première considération est la néphropathie diabétique de stade 3, mais il faut encore améliorer le test de protéine urinaire de 24 heures pour voir s'il atteint le stade 4.
Cela montre également à tous les patients diabétiques l'importance d'un contrôle médical régulier, car toutes les complications du diabète sont silencieuses dans les premiers stades, et les contrôles médicaux doivent être nécessaires pour détecter les anomalies.
Traitement de la néphropathie diabétique.
Comme vous souffrez déjà de néphropathie diabétique, la chose la plus importante est l'étape suivante du traitement.
Contrôle de la glycémie :Le contrôle de la glycémie est la mesure la plus importante pour tous les patients diabétiques. Le contrôle de la glycémie est également la seule mesure qui peut ralentir la progression de la néphropathie diabétique.Plusieurs études ont démontré que le contrôle de la glycémie peut réduire l'incidence ou ralentir la progression de la néphropathie diabétique.Les médicaments ou l'insuline pour le contrôle de la glycémie, que je ne recommande pas ici, sont recommandés à l'hôpital local pour un traitement et un contrôle strict de la glycémie. Veillez à suivre les conseils de votre médecin et ne modifiez pas votre régime médical ou n'arrêtez pas de prendre vos médicaments sans son autorisation.
Contrôle des lipides sanguins :Outre la microangiopathie causée par le diabète sucré, les causes de la néphropathie diabétique comprennent la dyslipidémie, l'athérosclérose et d'autres maladies rénales chroniques qui, ensemble, provoquent et favorisent l'apparition et le développement de la néphropathie diabétique ; c'est pourquoi le contrôle des lipides sanguins est également une priorité absolue. Le contrôle des lipides consiste principalement à réduire le taux de LDL, et les objectifs recommandés de la thérapie lipidique pour les patients atteints de DKD sont les suivants : taux de LDL-C inférieur à 1,8 mmol/L chez les patients à très haut risque ayant des antécédents de maladie cardiovasculaire athérosclérotique ou un DFGe <60 ml-min-1-1,73 m-2, et inférieur à 2,6 mmol/L chez les autres patients.Le principal médicament hypolipidémiant est la statine, qui peut être associée à l'ézétimibe si nécessaire.
Contrôle de la tension artérielle :Pour les patients atteints de néphropathie diabétique, nos exigences en matière de pression artérielle sont relativement strictes, puisqu'il faut réduire la pression artérielle à moins de 130/80 mmHg. S'il n'y a pas de contre-indication aux médicaments antihypertenseurs, il est généralement recommandé d'utiliser la classe des IEC ou des ARA, car ces médicaments peuvent abaisser la tension artérielle et réduire les protéines urinaires. Les deux derniers mots des médicaments antihypertenseurs sont Puli (classe ACEI) et Tan (classe ARB).
Arrêt du tabac :J'ai tapé le mot "arrêter" au moins 100 fois depuis que je fais les gros titres d'aujourd'hui, et je ne vais pas énumérer les dangers du tabagisme, qui peuvent faire plus de mal que de bien. Si vous avez de réelles difficultés à arrêter de fumer par vous-même, nous vous recommandons de vous rendre dans une clinique de sevrage tabagique de votre hôpital local.
Abstinence d'alcool :Ces deux mots ont été prononcés un million de fois, tout comme l'arrêt du tabac. J'ai toujours plaidé pour l'abstinence plutôt que pour une limitation de la consommation d'alcool, simplement parce que je ne fais pas confiance à la maîtrise de soi. The Lancet est également un appel à l'arrêt de la consommation d'alcool, qui est nocive à tous points de vue.
Mouvement :La réponse à cette question a été donnée hier en réponse au sujet du contrôle de la tension artérielle, mais l'exercice est plus recommandé pour les diabétiques parce qu'il abaisse le taux de sucre dans le sang.En règle générale, il est recommandé de faire de l'exercice au moins trois fois par semaine pendant environ une demi-heure à chaque fois, en pratiquant divers sports tels que le jogging, la marche, le vélo et la natation.
Régime alimentaire :Pour les patients atteints de néphropathie diabétique, nous prescrivons un régime pauvre en sel et en graisses, avec des protéines de haute qualité ; le régime est extrêmement important pour tous les diabétiques.Elle peut être résumée par le moyen mnémotechnique 1234567 : 1 œuf, 1 sachet de lait, 2 taels de viande maigre, 3 taels de tofu, 4 taels de fruits, 5 taels d'aliments de base, 6 taels de légumes et 7 verres d'eau.
Si la néphropathie diabétique évolue jusqu'à l'urémie, l'hémodialyse est nécessaire.
résumés
L'auteur de la question commence par dire qu'il ne faut pas s'inquiéter, que la protéine urinaire 1+ est encore un stade relativement précoce de la néphropathie diabétique, que cette fois-ci, tant que l'on respecte les points ci-dessus, on peut contrôler la néphropathie diabétique, et qu'il n'y a donc pas lieu de s'inquiéter.
Il ne vous reste donc plus qu'à faire ce qui précède à partir d'aujourd'hui pour contrôler la néphropathie diabétique.
La néphropathie diabétique a également attiré de plus en plus d'attention, et l'on espère que tous les patients diabétiques subiront des contrôles médicaux réguliers afin de prévenir les complications diabétiques.
Réponse :
La néphropathie diabétique, abrégée en DN, est le résultat de lésions microvasculaires diabétiques. La manifestation clinique de la néphropathie diabétique dépend du stade auquel se trouve le patient. Elle se manifeste d'abord par une excrétion urinaire de microalbumine, puis par une protéine urinaire clinique, et enfin par une insuffisance rénale chronique, la néphropathie au stade terminal étant la cause la plus importante de décès induit par le diabète sucré chez les personnes âgées.
La première phase se caractérise par une hyperfiltration glomérulaire et une légère hypertrophie des reins, c'est-à-dire que le DFG est déjà élevé et provoque souvent une cascade de dysfonctionnements métaboliques. La deuxième phase se caractérise par un repos sans augmentation de l'excrétion urinaire de protéines. Après l'exercice, l'excrétion urinaire de protéines augmente également et le DFG est susceptible d'être plus élevé pendant cette période. Il peut dépasser cent cinquante millilitres par minute. Le stade 3 se caractérise par une augmentation persistante de la production de protéines urinaires, ce qui correspond au développement d'une néphropathie diabétique précoce. Le quatrième stade, quant à lui, est celui de la néphropathie clinique, qui se caractérise par l'apparition d'une protéinurie clinique progressive non sélective, qui évolue lentement vers la glomérulosclérose. Et le cinquième stade. est l'urémie.
Si vous êtes au stade 1 de la néphropathie diabétique, voici quelques moyens de vous aider. Un contrôle agressif de la glycémie dans les premiers stades peut normaliser la croissance des reins ainsi que le DFG. Deuxièmement, un traitement diététique limitant l'apport en protéines au stade précoce de la néphropathie diabétique peut contribuer à réduire le DFG élevé. Lors de la consommation de protéines, il convient d'utiliser des protéines de haute qualité et de réduire la consommation de protéines de faible qualité. Parallèlement, il est possible de consommer suffisamment de calories et d'ajouter de l'huile végétale lorsque les calories sont insuffisantes. La troisième approche est la thérapie antihypertensive. La quatrième est celle des inhibiteurs de l'enzyme de conversion de l'angiotensine (IECA). Il s'agit du premier médicament permettant de contrôler l'hypertension artérielle. Il réduit non seulement les protéines urinaires, mais aussi la pression glomérulaire intracapillaire. La pression artérielle peut chuter au début du traitement, il est donc conseillé d'en prendre une petite quantité au début.
D'après cette question, le sujet est très inquiet et anxieux, il souffre de diabète sucré et de protéinurie, il est vrai que vous serez très nerveux et inquiet, mais si vous comprenez le développement de la néphropathie diabétique, cela peut être utile pour le traitement de la maladie et atténuer cette mauvaise humeur.
La néphropathie diabétique est l'une des complications microvasculaires chroniques les plus courantes du diabète. On pense généralement qu'un mauvais contrôle de la glycémie à long terme est la principale raison du développement de la néphropathie diabétique. Toutefois, comme les patients diabétiques sont généralement atteints d'hypertension, on ne peut exclure la possibilité que l'hypertension entraîne des lésions rénales.
La protéinurie est présente, quel est donc le stade de la néphropathie diabétique ?
Examinons les étapes de la néphropathie diabétique, qui se divise en cinq stades.
La phase I est la phase d'hyperfiltration glomérulaire.
Le stade II est une période de microalbuminurie intermittente ; les patients aux stades 1 et 2 ne présentent pas de symptômes évidents et les examens de laboratoire ne révèlent pas d'anomalies significatives et persistantes.
Le stade III correspond à la période de protéinurie persistante, qui se manifeste par la présence de traces d'albumine dans les urines, ne dépassant généralement pas un total de 30 mg/dl par jour, et peut s'accompagner d'une rétinopathie diabétique, qui peut être ramenée à un état normal grâce à un traitement efficace.
Les trois stades susmentionnés de l'affection sont appelés maladie rénale précoce.
Le stade IV est également connu sous le nom de stade de la néphropathie clinique, au cours duquel le patient développe une protéinurie manifeste dans les urines, qui se manifeste par des œdèmes ; à mesure que la quantité de protéines augmente, les lésions rénales s'aggravent progressivement et une altération de la fonction rénale se produit peu à peu. La néphropathie diabétique est généralement irréversible, mais un bon contrôle de la glycémie et de la tension artérielle peut en ralentir la progression.
Le stade V devient le stade de l'insuffisance rénale terminale ; à ce stade, il y a insuffisance rénale, lorsque l'organisme ne peut pas compenser, il peut y avoir une insuffisance cardiaque, des troubles hydriques et électrolytiques graves, la nécessité d'une dialyse ou d'une transplantation rénale et d'autres traitements.
Dans le cas du sujet, en raison du diabète, lorsqu'une protéinurie apparaît dans les urines, le premier diagnostic envisagé par les médecins est la néphropathie diabétique, mais les protéines urinaires peuvent également être causées par de nombreux facteurs, tels que des activités trop intenses, des infections des voies urinaires, etc. Il est donc nécessaire d'observer si la présence de protéines dans les urines peut être exclue des facteurs susmentionnés.
Questions nécessitant une attention particulière :
Il est recommandé d'examiner les urines du matin en continu pendant trois jours. Si toutes les protéines urinaires sont positives, le diagnostic de néphropathie clinique est établi. Il est nécessaire de procéder activement à l'examen de la fonction rénale, des électrolytes, de l'échographie rénale, du fond d'œil, etc. pour déterminer les lésions et les traiter activement.
Si vous continuez à être dans un état de protéinurie +, un contrôle strict de la glycémie et de la pression artérielle ralentira le développement des lésions rénales, et cliniquement on peut constater que de nombreux patients avec des protéines urinaires positives sont capables de maintenir un état relativement stable pendant de nombreuses années, ce qui nécessitera des ajustements dans les régimes hypoglycémiants et hypotenseurs.
En termes de traitement, il est nécessaire de coopérer activement avec le médecin pour choisir le plan de traitement approprié. Il est recommandé de choisir des médicaments hypoglycémiants qui ne passent pas ou très rarement par l'excrétion rénale, tels que la gliquidone, le repaglinide et d'autres stimulants urinaires, et il est préférable de choisir l'insuline pour le traitement hypoglycémiant. Pour maintenir la pression artérielle en dessous de 135/80 mmhg, les médicaments antihypertenseurs peuvent être choisis parmi les IEC et les ARA, qui ont des effets protecteurs sur les reins en plus des effets antihypertenseurs, et peuvent être envisagés même pour les patients diabétiques dont la pression artérielle est normale.
Suivre un régime pauvre en sel et en graisses, à base de protéines de haute qualité, avec une quantité quotidienne de protéines de 0,8 à 1,0 mg/kg, inférieure à la quantité de protéines des patients diabétiques ne présentant pas de lésions rénales, car un apport excessif en protéines peut entraîner une hyperfiltration des reins, ce qui aggrave encore les lésions rénales. Essayez de choisir des protéines de haute qualité telles que les protéines animales et réduisez la consommation de produits à base de soja. Gardez une faible quantité de sel, environ 3g/jour, la quantité dans une cuillère plate dans la boîte d'ingrédients est de 1g. Faites de l'exercice tous les jours à une intensité faible à modérée, mais pas de manière intense.
En résumé : lorsque des amis diabétiques trouvent des protéines positives dans l'urine, ils doivent activement procéder à l'examen de la fonction rénale, des électrolytes, de l'échographie rénale, du fond d'œil, etc. pour déterminer leurs lésions et les traiter activement. Coopérer activement avec le médecin, choisir le traitement approprié pour réduire la glycémie et la tension artérielle, ainsi que d'autres options thérapeutiques. Adoptez un régime pauvre en sel et en graisses, avec des protéines de haute qualité, et faites de l'exercice avec modération. Ne vous inquiétez pas, de nombreux patients sont capables de maintenir un taux de protéines urinaires positif pendant de nombreuses années sans aucune altération de la fonction rénale.
Je suis le Dr Sun, soyez attentif au Dr Sun qui parle du sucre, continuez à apprendre plus de connaissances de qualité sur la santé, aidez s'il vous plaît à aimer, si vous avez des questions laissez un message, nous vous répondrons !
La néphropathie diabétique ou la mise en danger de la vie des patients que vous connaissez ? Avec l'amélioration continue du niveau de vie, le nombre de patients diabétiques augmente à un rythme alarmant. La Chine compte actuellement près de 100 millions de patients diabétiques et, selon les statistiques, environ un tiers des patients diabétiques peuvent présenter des complications rénales.
Un mauvais contrôle de la glycémie peut endommager les reins et les patients finissent par développer un œdème généralisé, une protéinurie, une urémie et meurent d'insuffisance rénale. Il a été rapporté que 50 % des patients atteints de diabète de type 1 souffrent d'insuffisance rénale chronique, tandis que 5 à 10 % des patients atteints de diabète de type 2 souffrent également d'insuffisance rénale. L'hôpital a donc appelé les patients diabétiques à prévenir activement l'apparition de la néphropathie diabétique.
Les principales manifestations cliniques de la néphropathie diabétique sont les suivantes : œdème, protéinurie, hypertension et insuffisance rénale. Plus précisément, la néphropathie diabétique peut être divisée en cinq phases : phase I : stade précoce, augmentation du volume des reins, pas de symptômes évidents, protéines urinaires négatives ; phase II : période de lésion glomérulaire, l'exercice peut entraîner une protéinurie à l'état de traces, le repos peut être rétabli ; phase III, période de néphropathie diabétique précoce, microalbuminurie ; phase IV, période de néphropathie diabétique clinique, augmentation progressive des protéines urinaires, pouvant s'accompagner d'œdèmes et d'hypertension, fonction rénale, etc. Stade V, stade de l'urémie.
Les néphrologues rappellent en particulier que le stade d'augmentation de l'excrétion urinaire d'albumine sans grande quantité d'albuminurie est appelé "microalbuminurie", qui représente le stade subclinique de la néphropathie précoce, et que son apparition suggère non seulement que le risque de néphropathie clinique est encore plus élevé, mais aussi que le risque de lésions macrovasculaires est plus élevé. À ce stade, il est très important d'intervenir par un contrôle strict de la glycémie et de la pression artérielle pour prévenir ou retarder le développement de la néphropathie diabétique. Par conséquent, la néphropathie diabétique doit être prévenue de la manière suivante :
1) Le contrôle actif de l'hyperglycémie est la condition préalable à la prévention de la néphropathie diabétique. Détecter régulièrement les variations de la glycémie afin de la maintenir dans la fourchette cible.
2) Contrôler l'hypertension artérielle. L'hypertension artérielle aggrave la néphropathie diabétique. La pression artérielle doit être contrôlée à moins de 120/80 mmHg.
3. le contrôle de l'hyperlipidémie.
4. Prévention et traitement des infections urinaires. En cas de pollakiurie, de miction impérieuse et de douleurs urinaires, il convient de se rendre à temps à l'hôpital pour y être soigné.
5, essayer d'éviter les médicaments toxiques pour les reins, tels que la gentamicine et la streptomycine.
6、Examen physique régulier, vérification de la microalbumine dans les urines de 24 heures, dépistage précoce des maladies rénales et traitement précoce.
La protéinurie n'entraîne généralement pas la mort. La protéinurie est un état clinique courant qui survient en cas d'infection des voies urinaires, de pyélonéphrite, de glomérulonéphrite, de néphrite tubulaire ou de néphropathie diabétique. Il est recommandé, en cas de protéinurie, de toujours procéder à des examens complémentaires afin d'en identifier l'origine et de décider de son traitement. La protéinurie n'est pas grave, il est donc peu probable qu'elle entraîne la mort. Une protéinurie sévère peut faire perdre beaucoup de protéines à l'organisme, ce qui peut entraîner un gonflement et une anémie. Si vous souffrez de protéinurie, veillez à contrôler votre régime alimentaire, privilégiez un régime léger, ne consommez pas trop de sodium et de protéines, ce qui risque d'alourdir le fardeau des reins. Normalement, vous devriez boire plus d'eau de manière appropriée.
S'il s'agit d'une simple trace de protéine urinaire, n'ayez pas peur. Elle survient généralement chez des personnes normales après un effort ou un refroidissement, mais elle ne dure pas longtemps. Si la protéinurie dépasse 3,5 g/24 heures, vous devez consulter un médecin. Normalement, une simple protéinurie ne met pas la vie en danger.
Ces questions et réponses proviennent des utilisateurs du site, elles ne représentent pas la position du site, s'il y a une infraction, veuillez contacter l'administrateur pour la supprimer.