Existe-t-il un lien entre la parodontite et le diabète ? Pourquoi ?
Existe-t-il un lien entre la parodontite et le diabète ? Pourquoi ?
Je m'appelle Dr Sun, écoutez Dr Sun parler du sucre, continuez à vous fournir des connaissances de qualité sur la santé, aidez-nous, aimez-nous, si vous avez une question, laissez-nous un message, nous vous répondrons !
La parodontite est une maladie infectieuse chronique des tissus de soutien parodontaux causée par des micro-organismes présents dans la plaque dentaire, entraînant l'inflammation et la destruction des tissus de soutien parodontaux, principalement sous la forme deFormation de poches parodontales, perte progressive des points d'attache et résorption de l'os alvéolaireCette maladie est très répandue chez les patients diabétiques et est donc considérée comme l'une des complications chroniques du diabète.
Diagnostic de la parodontite
Le diagnostic de la parodontite comprend principalement l'inflammation gingivale, le saignement, la profondeur des poches parodontales et la perte d'attache.
Elle peut être classée en trois degrés selon sa gravité :
Gingivite légère : inflammation des gencives et saignement au sondage.
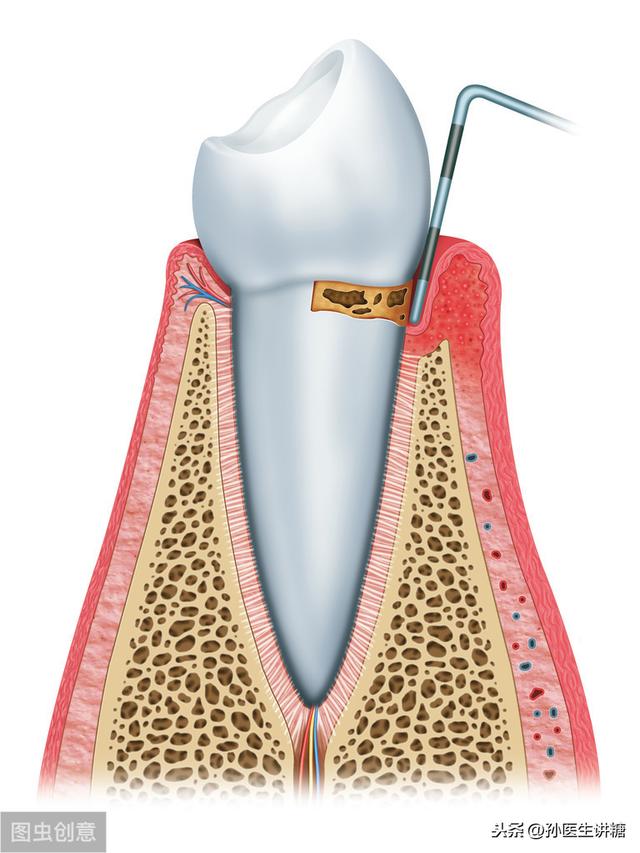
Parodontite modérée avec inflammation des gencives, saignement au sondage, écoulement purulent et déchaussement léger des dents.
Dans le cas d'une parodontite sévère, l'inflammation est plus prononcée ou un abcès parodontal se produit, et la dent est plus susceptible de se déchausser.
La relation complexe entre le diabète et les maladies parodontales
Prévalence élevée des maladies parodontales chez les patients diabétiques
La prévalence des maladies bucco-dentaires chez les patients diabétiques est la plus élevée pour les maladies parodontales, qui ont tendance à être plus lourdes. Un bilan de santé de plus de 30 000 personnes dans une entreprise a révélé que la prévalence des maladies bucco-dentaires chez les diabétiques était nettement plus élevée, les maladies parodontales représentant près de 40 % du total. Une étude étrangère a montré que le risque de maladie parodontale chez les patients diabétiques est 4,8 fois plus élevé que chez les personnes en bonne santé. La prévalence des maladies parodontales est significativement plus élevée chez les diabétiques de type 2 et de type 1 que chez les personnes en bonne santé.
Les maladies parodontales peuvent conduire au diabète
Les maladies parodontales peuvent également affecter l'état métabolique de l'organisme. Des études ont montré que les personnes atteintes de maladies parodontales ont un risque plus élevé de développer un diabète. L'enquête nationale américaine sur la santé et la nutrition a révélé que la prévalence du diabète chez les patients atteints de parodontite était de 12,5 %, alors que la prévalence du diabète sans parodontite était de près de 6,3 %, et que les patients diabétiques atteints de parodontite comorbide contrôlaient moins bien leur glycémie, avaient une hémoglobine glyquée plus élevée et étaient plus susceptibles de souffrir d'une combinaison de complications diabétiques multiples. Ce phénomène a été observé de manière cohérente dans le diabète de type 1, le diabète de type 2 et le diabète gestationnel.
Il existe une corrélation évidente entre la gravité de la parodontite et le contrôle de la glycémie ; plus la glycémie est élevée, plus la parodontite risque de se développer, et plus la parodontite est grave, plus l'hémoglobine glyquée est élevée dans le cas du diabète.
La maladie parodontale est associée au développement de complications diabétiques.
Une étude portant sur un suivi de 11 ans a révélé que les patients diabétiques atteints de parodontite présentaient un taux plus élevé de plus d'une complication macrovasculaire grave que les patients diabétiques non atteints de parodontite. La cardiopathie ischémique était 2,3 fois plus fréquente et la néphropathie diabétique 8,5 fois plus fréquente chez les patients atteints de diabète de type 2 avec une maladie parodontale sévère que chez les patients atteints de diabète de type 2 sans maladie parodontale ou avec une maladie parodontale légère.
Des études plus récentes ont montré que le diabète et la parodontite se renforcent mutuellement, les deux étant des maladies concomitantes ou coexistantes. Le diabète est un facteur de risque pour le développement de la parodontite, tandis que la parodontite a également une influence négative sur le contrôle de la glycémie.
Mécanismes qui prédisposent les patients diabétiques à la parodontite
Lésions vasculaires et microvasculaires
Le diabète sucré est une maladie métabolique caractérisée par l'hyperglycémie, qui peut endommager les petits et les grands vaisseaux sanguins. Des études ont montré que les tissus parodontaux subissent des modifications de la morphologie microvasculaire, du flux sanguin microvasculaire et de la morphologie périvasculaire.
Défauts de la fonction leucocytaire
L'augmentation des facteurs inflammatoires chez les patients diabétiques active les ostéoclastes et la collagénase, entraînant la destruction des tissus parodontaux. Les neutrophiles sont des cellules de défense importantes qui maintiennent la santé des tissus dans tout l'organisme, y compris les tissus périoculaires, et leurs profils quantitatifs et qualitatifs sont associés à une forte destruction des tissus périoculaires, et chez les patients diabétiques, les neutrophiles sont dysfonctionnels.
Altération de la cicatrisation des lésions
Les patients diabétiques sont sujets à des troubles de la cicatrisation des lésions. L'hyperglycémie peut être localisée dans l'activité des fibroblastes et des ostéoblastes du tissu terminal circulant, de sorte que la matrice osseuse et la production de collagène sont réduites, ce qui entraîne une réduction de la capacité de réparation et de régénération du parodonte et d'autres parties, tout en activant la collagénase, ce qui entraîne la destruction du collagène, la perte de l'os alvéolaire, le déchaussement et la perte de la dent.
Comment la parodontite favorise le diabète
La réponse inflammatoire joue un rôle important dans le développement du diabète de type 2. Lorsque les cellules B ne parviennent pas à maintenir une glycémie normale, un état d'hyperglycémie se développe, avec des facteurs inflammatoires locaux et des cellules immunitaires infiltrant les îlots pancréatiques. Des facteurs de réponse pro-inflammatoires élevés peuvent contribuer au développement d'une résistance à l'insuline en inhibant la signalisation de l'insuline, ce qui favorise encore le diabète. Si cet état persiste pendant une longue période, l'inflammation immunitaire peut endommager ou détruire les cellules B des îlots de Langerhans, provoquant ou aggravant ainsi le diabète.
La parodontite peut affecter l'état psychologique des patients diabétiques. En étudiant l'état d'anxiété et de dépression des patients atteints de diabète sucré de type 2 associé à une parodontite chronique, il a été constaté que la prévalence de l'état d'anxiété et de dépression des patients augmentait de manière significative avec le degré de parodontite. La gravité de l'état de dépression et d'anxiété des patients atteints de diabète sucré de type 2 associé à une parodontite chronique était en corrélation avec l'âge, la durée du diabète sucré et le nombre de dents restantes.
La relation entre le diabète et les maladies parodontales est sous-estimée par les médecins et les patients.
Quelles sont les perceptions des endocrinologues et des patients diabétiques sur ces deux maladies dans la pratique ?
L'étude a révélé que les connaissances des patients en matière de soins de santé bucco-dentaire étaient correctement perçues (1,5-40,2 %), tandis que 87 % des médecins accordaient moins d'attention à la parodontite. L'énergie limitée des médecins, les plaintes moindres des patients et le manque de connaissances sur la parodontite sont les principales raisons de ce manque d'attention.
Il est donc important d'améliorer la formation des médecins et des patients afin de les sensibiliser aux maladies bucco-dentaires dans la pratique clinique.
Les diabétiques peuvent prévenir la parodontite par des habitudes quotidiennes
Des contrôles bucco-dentaires réguliers devraient être effectuésLe problème doit être traité dès qu'il est détecté afin d'étouffer dans l'œuf les complications bucco-dentaires !
Les diabétiques doivent effectuer des nettoyages dentaires réguliersLes dents doivent être nettoyées tous les six mois à un an afin d'éliminer le tartre et d'empêcher les bactéries, les champignons et autres agents pathogènes de s'y installer et d'y proliférer.
se brosser les dents régulièrementBrossez-vous les dents au moins une fois le matin et une fois le soir, et apprenez à vous brosser les dents correctement.
Se rincer souvent la boucheAprès avoir mangé, il est conseillé aux diabétiques de se rincer la bouche avec du bicarbonate de soude dilué ou de l'eau. L'eau faiblement alcaline corrige l'environnement acide de la bouche, inhibe la croissance des bactéries et des champignons, et évite l'apparition de caries et d'infections dentaires.

Choisir le bon dentifricePour les patients souffrant de caries dentaires, il est conseillé de choisir un dentifrice contenant du fluor, et pour les patients souffrant de maladies parodontales, de choisir un dentifrice dont le mode d'emploi indique qu'il est capable de soulager les maladies parodontales.
Le diabète augmente le risque de parodontite, et la parodontite affecte le contrôle de la glycémie et le pronostic du diabète. Les patients atteints de diabète et de parodontite perdent leurs dents beaucoup plus tôt.
L'OMS a proposé le programme "8020", qui consiste à avoir 20 dents saines à l'âge de 80 ans. En Chine, le nombre de personnes âgées de 80 ans ayant 20 dents n'est que d'environ 35 %, et le nombre de dents restantes chez les personnes atteintes de diabète combiné à une parodontite est nettement inférieur à celui des personnes non atteintes de diabète combiné à une parodontite.
Les diabétiques sont donc soumis à une pression accrue pour réaliser le rêve du programme 8020, et la promotion universelle de la santé dentaire est d'autant plus importante.

Les patients diabétiques et les endocrinologues devraient sensibiliser et prêter attention à la maladie parodontale et à d'autres maladies bucco-dentaires, à la prévention et au traitement précoce de la maladie parodontale. Il est important que les patients diabétiques aient une meilleure qualité de vie.
En résumé, les patients diabétiques souffrent davantage de maladies parodontales, les maladies parodontales et le diabète sucré s'influencent mutuellement et coexistent, il est donc très important de maintenir une glycémie stable, d'assurer des soins dentaires réguliers et de traiter les maladies parodontales en temps opportun. Les médecins et les patients n'accordent pas suffisamment d'attention aux maladies parodontales, et la publicité et l'éducation sur les maladies dentaires devraient être renforcées.
Merci pour l'invitation. La parodontite et le diabète sont des maladies complexes ! D'une part, les personnes atteintes de diabète sont sujettes aux maladies parodontales, la sixième complication la plus fréquente du diabète étant la parodontite et les maladies parodontales. D'autre part, les maladies parodontales peuvent interférer avec le traitement du diabète, et les maladies parodontales augmentent le risque de développement du diabète.
Voici quelques données issues de la recherche : le risque de parodontite chez les patients atteints de diabète de type 2 est environ trois fois plus élevé que chez les non-diabétiques, et les diabétiques souffrant d'une maladie parodontale grave ont un très mauvais contrôle de la glycémie, avec une différence d'environ six fois ! Une enquête épidémiologique menée au Japon auprès de personnes âgées de 75 à 80 ans a également révélé que l'incidence du diabète de type 2 était significativement plus faible chez les personnes ayant bénéficié d'un traitement parodontal que chez celles qui n'en avaient pas bénéficié, et que le traitement parodontal, lorsqu'il était administré, avait un effet bénéfique sur la réduction du risque de diabète !
La raison fondamentale de la relation entre le diabète et la parodontite réside dans la plaque dentaire, plus précisément dans les bactéries présentes dans la plaque dentaire ! D'une part, les patients diabétiques ont une faible résistance et sont sujets aux infections bactériennes, les infections buccales ne font pas exception, un mauvais contrôle de la glycémie, la parodontite doit être aggravée, d'autre part, la parodontite du parodonte conduira à des bactéries parodontales dans la circulation sanguine, augmentant le risque d'athérosclérose, de maladie coronarienne et de diabète sucré.
Par conséquent, en comprenant le raisonnement ci-dessus, nous pouvons savoir que le fait de garder la bouche propre et de traiter la plaque buccale en temps opportun a une incidence positive sur la réduction de l'incidence du diabète et sur le contrôle de la glycémie pour les personnes déjà atteintes de diabète, et qu'à son tour, le contrôle de la glycémie a une incidence positive sur la réduction de la parodontite ! Les deux se complètent. Je vous souhaite la bienvenue à l'hôpital provincial de cancérologie de Jiangsu, Li Feng.
La parodontite et le diabète s'influencent l'un l'autre. Les patients atteints de diabète peuvent facilement provoquer des complications, notamment la parodontite, causée par la présence à long terme d'une glycémie élevée. En outre, les patients atteints de parodontite saignent très souvent des gencives, l'inflammation s'aggrave, les toxines bactériennes augmentent, l'os alvéolaire se résorbe gravement, les dents se déchaussent, le risque de diabète augmente, et la maladie s'aggrave.
Pourquoi existe-t-il un lien entre la parodontite et le diabète ?
1, principalement à partir de la plaque dentaire, il y a un grand nombre de bactéries qui se reproduisent, en particulier le tartre dentaire en un bloc, réparti dans les gencives, infection directe des tissus internes, pour les patients diabétiques, leur propre immunité est plus faible, bloquant les dommages bactériens, si le contrôle de la glycémie est instable, la parodontite suivra l'aggravation du temps de guérison est plus long.
2. Chez les patients atteints de parodontite, les bactéries hémorragiques pénètrent dans l'organisme par le sang, ce qui réduit la fonction de l'insuline ; d'une part, cela ne favorise pas le contrôle, d'autre part, non seulement le diabète ne s'améliore pas, mais il affecte même le cœur, l'athérosclérose et d'autres symptômes, de sorte qu'il n'y a pas eu de traitement parodontal en temps utile, le développement d'une parodontite grave, le diabète a un impact direct sur le traitement en temps utile, ce qui réduit le risque de réduction.
Comment traiter la parodontite par un traitement systémique parodontal ?
1, le premier examen cinématographique, le détartrage choqué de la surface de la plaque dentaire, le contrôle de la croissance de la plaque, puis l'anesthésie locale, lors du sondage de la profondeur des poches parodontales, plus que le raclage sous-gingival, les racines des dents et les choses sales pour stimuler les gencives, le raclage du reste de la plaque, les patients atteints de parodontite légère peuvent être fondamentalement guéris.
2, mais la parodontite sévère nécessite un traitement de longue durée, mais aussi une chirurgie parodontale, la réparation de multiples dents déchaussées, des attelles parodontales plus légères peuvent être fixées, les dents sérieuses doivent être collées ensemble, pour éviter la floculation de la relation occlusale, des contrôles postopératoires réguliers, six mois de détartrage, le renforcement de l'hygiène bucco-dentaire, le brossage matin et soir, ainsi que le nettoyage au fil dentaire, afin de prévenir l'apparition du diabète.
Globalement, la parodontite et le diabète vont de pair, et en contrôlant votre glycémie, vous pouvez également réduire la parodontite.
Bienvenue sur le site de [Burning Brothers Dental Society], le dentiste des Burning Brothers pour répondre à vos questions sur la parodontite !
De nombreuses personnes atteintes de diabète souffrent de maladies parodontales et beaucoup souhaitent savoir s'il existe une relation directe entre la parodontite et le diabète, et quel type de lien existe entre les deux.
Il existe un certain degré de corrélation entre l'apparition de la parodontite et le diabète. En général, les patients diabétiques ont un certain degré de probabilité accrue d'apparition de la parodontite, mais cela ne signifie pas que la parodontite est entièrement causée par le diabète, la présence du diabète ne fait qu'augmenter la probabilité de la parodontite.
L'apparition du diabète sucré étant principalement due à une anomalie de la sécrétion d'insuline par l'organisme, causée par une glycémie mal contrôlée, il y a une longue période d'élévation anormale de la glycémie, et l'élévation prolongée de la glycémie endommage dans une certaine mesure les vaisseaux sanguins de l'organisme, les vaisseaux sanguins parodontaux ne faisant pas exception à la règle.
En d'autres termes, la présence du diabète sucré est principalement due à la détérioration de la santé des vaisseaux sanguins parodontaux, ce qui augmente la probabilité de développer certaines inflammations parodontales, non seulement les maladies parodontales, mais aussi les patients diabétiques ont plus de complications, y compris la susceptibilité au pied diabétique, à la maladie cardiaque diabétique, à d'autres maladies vasculaires périphériques, et ainsi de suite.
Et comme les patients diabétiques sont souvent accompagnés d'un taux élevé de lipides sanguins et d'une tension artérielle élevée, lorsque la maladie parodontale survient, le développement général des symptômes du processus est plus rapide, et la récupération de l'organisme est plus lente, de sorte que lorsque certains symptômes d'inflammation parodontale apparaissent, il est nécessaire d'intervenir et de traiter en temps opportun.
Par exemple, il faut généralement veiller à l'hygiène buccale et à la propreté, se brosser les dents, ne pas utiliser une brosse à dents trop dure, utiliser un bain de bouche pour nettoyer la bouche.
Si une inflammation parodontale s'est déjà produite, il est nécessaire de consulter un médecin pour un examen et un traitement par l'utilisation de médicaments sous la supervision d'un médecin.
Bonjour ! La parodontite et le diabète sont liés. C'est une affirmation inattendue qui surprend beaucoup de gens. Comment la parodontite, un problème bucco-dentaire, peut-elle être liée au diabète ? Nous l'avons entendu dire.
La parodontite est une inflammation qui se produit autour des tissus dentaires, principalement causée par la plaque dentaire et les bactéries qui envahissent les tissus, et constitue également un problème bucco-dentaire courant. Il est important d'avoir de bonnes habitudes de brossage et une bonne hygiène bucco-dentaire et de se nettoyer quotidiennement.
Le brossage permet d'éliminer les débris alimentaires dans la bouche et une partie de la plaque dentaire à la surface des dents, de réduire les facteurs pathogènes et l'agrégation bactérienne dans l'environnement buccal, et de prévenir les problèmes bucco-dentaires tels que les maladies parodontales, les caries dentaires et les déchaussements de dents.
En même temps, se brosser les dents pour garder une bouche saine présente de nombreux autres avantages pour la santé en général. Deux années de suite, en 2019 et 2020, une étude a été publiée sur la corrélation entre.
01 Une étude publiée dans Diabetologia montre que les maladies parodontales et les dents manquantes augmentent le risque de diabète. En revanche, se brosser les dents trois fois ou plus par jour peut réduire le risque de diabète.
Bien que cette étude n'ait pas révélé le mécanisme exact de l'association entre l'hygiène bucco-dentaire et le développement du diabète, c'est-à-dire qu'elle n'a pas mis en évidence une relation de cause à effet. L'équipe pense plutôt qu'un brossage régulier des dents et l'amélioration des problèmes bucco-dentaires peuvent réduire le risque d'apparition d'un diabète car une mauvaise hygiène bucco-dentaire, en particulier les maladies parodontales, peut entraîner l'entrée de bactéries buccales dans la circulation sanguine, provoquant des infections transitoires et une inflammation systémique, et augmentant la production et la circulation de marqueurs inflammatoires, qui ont été liés à l'apparition et à la progression de la résistance à l'insuline et du diabète.
02 Une vaste étude publiée dans le Journal of the European Society for Preventive Cardiology, une division de la Société européenne de cardiologie, confirme que "la santé bucco-dentaire et les maladies systémiques ne sont pas complètement indépendantes". Un suivi sur 10 ans de 160 000 personnes a montré qu'un brossage et un détartrage réguliers étaient associés à un risque plus faible de fibrillation auriculaire et d'insuffisance cardiaque.
En réponse à la crise générale de la santé bucco-dentaire, The Lancet affirme également que "les dents et la bouche font partie intégrante du corps et soutiennent des fonctions essentielles".
En tout état de cause, les maladies parodontales affectent de nombreux problèmes de santé bien que l'enseignant soit insignifiant.
Bonjour, la parodontite (maladie parodontale) et le diabète sont étroitement liés, et il existe un cercle vicieux entre les deux, qui se causent et se nuisent mutuellement et aggravent la maladie. De nombreuses études ont maintenant confirmé que la maladie parodontale est plus grave chez les patients diabétiques que chez les patients non diabétiques, et que le diabète augmente considérablement le risque de maladie parodontale, exacerbe le degré d'inflammation parodontale et rend difficile la cicatrisation des plaies. Les maladies parodontales réduisent la fonction de l'insuline, ce qui ne favorise pas le contrôle de la glycémie et augmente le risque de complications diabétiques. Par conséquent, tout le monde devrait prêter attention à la santé parodontale, renforcer les soins quotidiens d'hygiène bucco-dentaire, se brosser soigneusement les dents matin et soir, se rincer après les repas, utiliser correctement le fil dentaire, procéder régulièrement à un examen bucco-dentaire et à un détartrage, afin de prévenir efficacement les maladies parodontales.
Le diabète sucré (DM) est un groupe de maladies métaboliques caractérisées par une hyperglycémie chronique et causées par une sécrétion et/ou une action défectueuse de l'insuline. Les patients diabétiques présentent de nombreuses complications, telles que la néphropathie diabétique, le pied diabétique et la rétinopathie, qui sont relativement bien connues. Cependant, les lésions buccales chez les patients diabétiques sont moins bien connues.
La maladie parodontale est actuellement classée comme la sixième complication la plus fréquente du diabète. De nombreuses études ont montré que le diabète et les maladies parodontales interagissent et que les maladies parodontales ont un impact négatif sur le contrôle métabolique du diabète. Par conséquent, les personnes atteintes de diabète doivent prévenir efficacement l'apparition de maladies bucco-dentaires dans ces régions.
1) Contrôler la glycémie
Des informations pertinentes montrent que le niveau de contrôle de la glycémie chez les patients diabétiques est positivement corrélé à la gravité de la parodontite. Les amateurs de sucre doivent contrôler leur glycémie pour réduire l'incidence de la parodontite.
2. les soins d'hygiène bucco-dentaire actifs
Le brossage des dents est la méthode la plus répandue pour garder la bouche propre. Un bon brossage nécessite une bonne combinaison de brosse à dents, de nettoyant dentaire, de méthode de brossage, ainsi que la fréquence et la durée du brossage :
Brosse à dents : elle doit être utilisée en fonction de l'âge et des conditions spécifiques de la bouche. L'environnement buccal des patients diabétiques est relativement pauvre, la muqueuse est fragile et les plaies sont difficiles à cicatriser. Il faut minimiser l'irritation et recommander l'utilisation d'une brosse à dents à poils souples et à bouts ronds.
Nettoyant dentaire : le nettoyant dentaire est un produit auxiliaire du brossage des dents, qui peut renforcer l'effet nettoyant de la friction du brossage des dents ; le plus utilisé est le dentifrice ; la poudre dentaire et l'eau de nettoyage des dents sont moins utilisées. À l'heure actuelle, les dentifrices commercialisés en Chine peuvent être divisés en deux catégories : les dentifrices ordinaires et les dentifrices efficaces. Les patients diabétiques doivent choisir le type de dentifrice le plus efficace en fonction de leur propre situation.
Méthode de brossage : méthode de brossage verticale, lorsque l'on brosse les dents, la tête de la brosse à dents est oblique par rapport aux gencives, les poils sont attachés aux gencives, une légère pression est exercée, le long de l'espace entre les dents jusqu'au côté de la couronne de la brosse. Lors du brossage des dents supérieures, brosser de haut en bas ; lors du brossage des dents inférieures, brosser de bas en haut ; les lèvres, les joues, la langue et les surfaces palatines des dents doivent être brossées séparément ; lors du brossage des dents antérieures des mâchoires supérieure et inférieure, la brosse à dents peut être dressée, et les dents antérieures supérieures peuvent être tirées vers le bas à partir du haut, et les dents antérieures inférieures peuvent être soulevées vers le haut à partir du bas. Lors du brossage des surfaces occlusales des dents postérieures maxillaires et mandibulaires, la brosse à dents peut être pressée contre les surfaces occlusales et brossée d'avant en arrière.
Le nombre de brossages et l'heure du brossage : il est préférable de se brosser les dents une fois après les repas et une fois avant de se coucher ; si vous ne pouvez pas le faire après chaque repas, vous devriez au moins le faire une fois le matin et une fois le soir, et vous devriez vous rincer la bouche après les repas. Brossez-vous les dents pendant 3 minutes à chaque fois.
3. les habitudes alimentaires
1. réduire la stimulation de la muqueuse buccale, comme le piment, le gingembre, le vinaigre acide et d'autres condiments stimulants ;
2, réduire la consommation d'aliments trop durs et rugueux, réduire les frottements ;
3. faire attention à la nutrition, la structure du régime doit être équilibrée, non seulement pour manger toutes sortes de viandes, mais aussi pour manger plus de fruits et de légumes frais ; enfin, parce que les individus ont des différences, la sensibilité aux choses est différente, il faut donc éviter les aliments de la recette individuelle qui sont faciles à causer des maladies bucco-dentaires.
Oui ! Les deux maladies doivent être traitées et le traitement des patients atteints des deux maladies est risqué, de plus les deux maladies se favorisent mutuellement. La parodontite est une maladie infectieuse bactérienne, le diabète est un défaut du système immunitaire, l'une est l'inflammation une faible capacité anti-inflammatoire, nous imaginons, quelle est la cause et quel est l'effet de la finale ne peut pas être distingué !
Le diabète et la parodontite sont relativement étroitement liés car les facteurs de causalité se renforcent mutuellement. Ces dernières années, plusieurs études ont montré que les patients atteints de parodontite chronique et de parodontite agressive présentaient des taux sériques élevés de protéine C-réactive, d'interleukine-6 et de facteur de nécrose tumorale alpha, et que ces facteurs inflammatoires jouaient un rôle important dans la diminution de la sensibilité à l'insuline, dans le contrôle de la glycémie et dans l'altération du métabolisme des graisses.
.
Tout d'abord, la parodontite est la destruction des tissus de soutien des dents (gencive, membrane parodontale, os alvéolaire et dentine) due à l'infection par la plaque dentaire et à divers autres facteurs - formation de poches parodontales avec inflammation, perte d'attache et résorption de l'os alvéolaire et, dans les cas les plus graves, perte de dents. La parodontite, en tant que maladie inflammatoire très répandue, est susceptible de menacer la santé systémique de l'hôte.
L'effet du diabète sur la parodontite
- Les résultats d'études cliniques contrôlées ont montré que l'incidence et la gravité des maladies parodontales sont plus importantes chez les diabétiques que chez les non-diabétiques, pour des irritants locaux similaires. De nombreuses études épidémiologiques ont montré que l'étendue et la gravité de la parodontite sont plus élevées chez les diabétiques que chez les non-diabétiques : le risque de parodontite chez les diabétiques est 2,8 à 3,4 fois plus élevé que chez les non-diabétiques.
- Les patients atteints de diabète de type II qui souffrent de parodontite présentent une inflammation des tissus parodontaux plus grave et moins bien contrôlée que la moyenne des patients, et c'est le troisième facteur de risque de parodontite après l'âge et le tartre.
- Le diabète sucré affecte principalement l'apparition et l'évolution de la parodontite, en particulier chez les patients dont le contrôle glycémique est insuffisant, où l'inflammation des tissus parodontaux est plus importante, les bords gingivaux sont rouges et gonflés avec une hyperplasie granulomateuse, des saignements et des abcès parodontaux sont susceptibles de se produire, et il y a une destruction rapide de l'os alvéolaire, conduisant à des poches parodontales profondes et à un déchaussement des dents.
L'effet de la parodontite sur le diabète
- Une parodontite modérée à sévère peut augmenter de manière significative le risque de développer un diabète et ses complications chroniques. Le point commun entre la parodontite et le diabète est qu'ils produisent tous deux de grandes quantités de médiateurs inflammatoires. L'inflammation parodontale est principalement causée par des infections bactériennes à Gram négatif, qui exacerbent la résistance à l'insuline et rendent le contrôle de la glycémie plus difficile. Un traitement efficace de l'inflammation parodontale permet de rétablir la sensibilité à l'insuline et facilite le contrôle du diabète.
- Ces dernières années, il a été rapporté, tant en Allemagne qu'à l'étranger, qu'un traitement parodontal approfondi et efficace pouvait entraîner une réduction significative de l'hémoglobine glyquée et une diminution de la dose d'insuline chez les patients diabétiques.
Autres impacts
Outre son association étroite avec le diabète, la parodontite est un facteur de risque indépendant de maladie cardiovasculaire, au même titre que l'hypertension et l'hyperlipidémie. Les organismes responsables de la parodontite et leurs métabolites inflammatoires correspondent aux bactéries inflammatoires présentes dans la plaque de la paroi des vaisseaux sanguins humains, et ces organismes sont capables de pénétrer dans la circulation sanguine, de stimuler les cellules endothéliales des vaisseaux sanguins et de provoquer une inflammation vasculaire. La parodontite peut également provoquer ou aggraver d'autres maladies systémiques, telles que les maladies pulmonaires obstructives chroniques, l'endocardite infectieuse et les maladies gastro-intestinales.
Par conséquent, nous devons nous efforcer de maintenir notre bouche propre et hygiénique en temps normal en nous brossant soigneusement les dents tous les jours, en nous rinçant la bouche après les repas, en utilisant efficacement le fil dentaire, les brosses dentaires et d'autres outils pour l'entretien de l'hygiène bucco-dentaire, en procédant à des contrôles bucco-dentaires réguliers, à l'entretien et au détartrage tous les ans, ainsi qu'au traitement actif de la parodontite et des maladies systémiques liées à la parodontite.
Il existe en fait une relation entre la parodontite et le diabète. Si vous souffrez de parodontite, c'est principalement à cause de l'hygiène bucco-dentaire, et le diabète affectera également la guérison de la parodontite. Par conséquent, si vous souffrez de parodontite, il est recommandé de faire attention à votre alimentation, de ne pas manger d'aliments épicés et stimulants, et de vous rendre dans une clinique dentaire professionnelle pour vous faire soigner.
Ces questions et réponses proviennent des utilisateurs du site, elles ne représentent pas la position du site, s'il y a une infraction, veuillez contacter l'administrateur pour la supprimer.