Quel est le traitement de l'hypertension artérielle et des maladies cardiaques causées par le ronflement ?
Quel est le traitement de l'hypertension artérielle et des maladies cardiaques causées par le ronflement ?
Ce que nous appelons habituellement ronflement est médicalement connu sous le nom de syndrome d'apnée obstructive du sommeil, qui comprend l'affaissement musculaire des voies aériennes supérieures pendant le sommeil, l'apnée ou une réduction substantielle du flux d'air par le nez et la bouche, entraînant une hypoxie intermittente, un sommeil fragmenté, une surexcitation sympathique et une altération de la régulation des fluides neurosomatiques.
Quel est donc le lien entre le ronflement et l'hypertension artérielle ? Il est prouvé que le ronflement est l'un des facteurs de risque de l'hypertension artérielle. Certaines études ont montré que la prévalence de l'hypertension artérielle chez les personnes qui ronflent est d'environ 35 à 80 %. Il s'agit d'un pourcentage très élevé.
La polysomnographie est l'"étalon-or" pour le diagnostic du syndrome d'apnée du sommeil. Elle consiste à dormir une nuit dans un centre hospitalier désigné et à examiner des données spécifiques. En particulier, une valeur appelée indice d'apnée-hypopnée (IAH) est considérée comme légère si elle se situe entre 5 et 15 respirations/heure, modérée si elle se situe entre 15 et 30 respirations/heure, et sévère si elle est supérieure à 30 respirations/heure.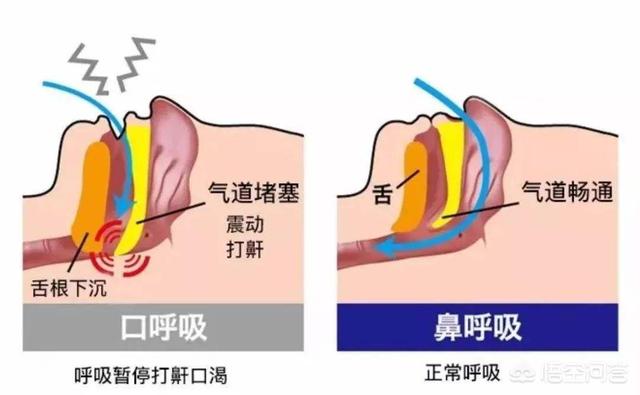
En ce qui concerne le traitement, il est important pour ces ronfleurs d'améliorer leur mode de vie et, pour les patients légers, vous pouvez également envisager un traitement avec des appareils dentaires. Pour les patients modérés à sévères, un traitement par ventilation non invasive peut être envisagé.
Le ronflement peut-il également être à l'origine d'une hypertension artérielle ?
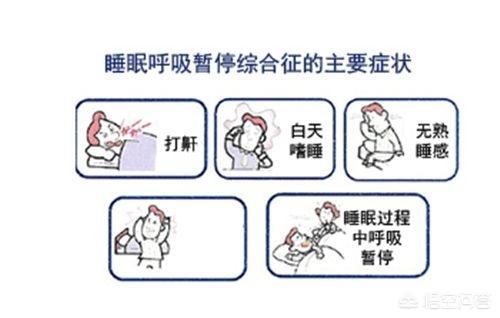
Le ronflement peut être un phénomène physiologique normal ou une maladie. Mais quelle est la meilleure façon d'identifier s'il s'agit d'un phénomène physiologique normal ou d'une maladie ? Si vous dormez la nuit, non seulement vousronflerEt toujours.ont du mal à dormirEn journée égalementS'assoupir facilement, avoir une moins bonne acuité mentale, moins de concentrationetc., c'est le moment d'envisager un ronflement causé par une maladie.
Cependant, comme cela se produit la nuit, pendant le sommeil, de nombreuses personnes ne le remarquent pas, et pour établir un diagnostic définitif, il est nécessaire de procéder à un examen médical.dormirrespiratoireContrôle des inspectionsIl s'agit d'aider à surveiller la présence de troubles respiratoires tels que l'hypoventilation et l'apnée pendant le sommeil. Si l'apnée du sommeil et/ou l'hypoventilation sont présentes et qu'elles provoquent une perturbation de la structure du sommeil accompagnée d'une série de symptômes, un diagnostic deSyndrome d'apnée et d'hypoventilation du sommeil (SAHA)Cette maladie est une cause majeure d'hypertension et de maladie coronarienne. L'existence à long terme de cette maladie rend le sommeil de mauvaise qualité et l'oxygène insuffisant, il est facile d'endommager l'endothélium des vaisseaux sanguins, ce qui conduit à l'hypertension, aux maladies coronariennes, à l'arythmie, aux accidents vasculaires cérébraux, ainsi qu'aux troubles du métabolisme du glucose et des lipides. C'est la raison pour laquelle le ronflement provoque de l'hypertension et des maladies cardiaques.
Quel est le traitement de l'hypertension artérielle et des maladies cardiaques causées par le ronflement ?
L'analyse ci-dessus montre que le ronflement est à l'origine de l'hypertension artérielle et des maladies cardiaques, principalement en raison de l'apnée du sommeil et de l'hypoventilation.Le traitement est donc double : il s'agit de traiter la cause et les symptômes.
1) Traitement de la cause.
Cela signifie que la cause de l'apnée et/ou de l'hypoventilation doit être activement abordée afin de traiter le ronflement. À l'heure actuelle, la cause la plus fréquente est l'obstruction des voies respiratoires, qui se produit souvent dans le rétrécissement de l'anatomie des voies respiratoires ; vous pouvez donc vous rendre au Pentacenter pour clarifier la partie de la sténose, puis fournir un traitement en temps opportun. La plupart de ces personnes sont en surpoids ou obèses, de sorte qu'un contrôle actif du poids peut contribuer à améliorer les symptômes. Si la cause du rétrécissement des voies respiratoires est exclue, l'apnée et (ou l'hypoventilation) peuvent également être causées par des troubles hormonaux endocriniens et une mauvaise régulation du centre respiratoire, qui peuvent également être traités de manière agressive après clarification.
2) Traitement symptomatique.
Il s'agit également de contrôler la tension artérielle et de protéger le cœur. Si vous souffrez toujours d'hypertension après le traitement actif du ronflement, vous pouvez l'améliorer en adoptant un mode de vie sain, par exemple en réduisant la consommation de sel et de graisses, en arrêtant de fumer et en limitant la consommation d'alcool, et en modérant votre tension artérielle. En général, après avoir traité le ronflement, la tension artérielle s'améliore considérablement et il n'est pas nécessaire d'utiliser des médicaments antihypertenseurs.
Quant au problème cardiaque, s'il a conduit à une maladie coronarienne, il faut encore prendre des médicaments pour protéger le cœur, car les dommages sont irréversibles une fois qu'ils ont été causés. Mais après avoir traité le ronflement, il faut aussigratuitFacteur de risque important pour le cœur, il joue également un rôle protecteur pour le cœur.
Merci d'avoir lu et j'espère que ma réponse vous aidera !
Je suis Yang Hao, médecin spécialisé dans le diagnostic et le traitement des maladies courantes et multiples, dans la gestion des maladies chroniques et dans les sciences de la santé.
Pour plus d'informations sur les connaissances médicales, nous vous invitons à consulter le site "Physician Yang Hao".
(Note : Images provenant de l'Internet, supprimées)
Dans le domaine de la psychologie, le ronflement est considéré comme une incapacité à s'exprimer, un refoulement et une attitude plus négative dans les mots et les actes. Il est important de se mettre à l'écoute des sentiments refoulés et de faire l'effort de les exprimer et d'en parler. Agissez en fonction de vos paroles et de vos actes.
Le ronflement peut provoquer des troubles du sommeil s'il est sévèreL'apnée, les micro-éveils et l'hypoxie intermittente ont un impact sérieux sur la qualité du sommeil nocturne. Dans le même temps, une somnolence excessive pendant la journée entraîne des troubles métaboliques et une diminution de la qualité de vie.
L'apnée du sommeil (AS) est un arrêt de la respiration pendant le sommeil causé par une obstruction complète ou partielle des voies aériennes supérieures et/ou une réduction de la commande respiratoire centrale.
L'AS comprend l'apnée obstructive du sommeil (AOS) et l'apnée centrale du sommeil (ACS). L'épidémiologie montre que la prévalence de l'AS chez les adultes est de 2 à 4 %.
Cliniquement, l'apnée obstructive du sommeil (AOS) est la forme la plus courante d'apnée du sommeil, qui est positivement corrélée à l'incidence de l'hypertension, de l'insuffisance cardiaque, de la fibrillation auriculaire et de la maladie coronarienne.
La prévalence de l'apnée centrale du sommeil (ACS) est faible dans la population générale, mais la prévalence de la respiration courante avec ACS (CSR-CSA) atteint 30 à 40 % chez les patients souffrant d'insuffisance cardiaque et constitue un facteur prédictif de la gravité de l'insuffisance cardiaque et d'un mauvais pronostic.
Traitement de l'apnée obstructive du sommeil associée à une maladie cardiovasculaire
I. Thérapie de ventilation à pression positive continue (CPAP)
l'apnée obstructive du sommeilIl existe une forte corrélation avec l'hypertension. Au moins 30 % des patients souffrant d'hypertension seraient atteints d'apnée obstructive du sommeil, et 40 à 60 % des patients souffrant d'apnée obstructive du sommeil sont hypertendus.
Des études ont confirmé que le traitement par PPC peut réduire l'incidence de l'hypertension chez les patients souffrant d'apnée obstructive du sommeil associée à une préhypertension ou à une hypertension occulte, réduire de manière significative la pression artérielle des patients souffrant d'apnée obstructive du sommeil associée à une hypertension, en particulier ceux souffrant d'hypertension réfractaire, et améliorer de manière significative la qualité de vie des patients.
L'étude BEAT menée auprès de 318 patients souffrant d'apnée obstructive du sommeil et présentant des antécédents de maladie cardiovasculaire ou un risque élevé de maladie cardiovasculaire a révélé que le traitement par PPC réduisait de manière significative la pression artérielle par rapport à l'oxygénothérapie complémentaire nocturne. L'étude a démontré une réduction significative de l'incidence de l'hypertension chez les patients ayant une bonne observance du traitement par PPC (≥4 h de PPC par nuit).
L'efficacité du traitement par PPC est liée à l'observance de la PPC. Plusieurs études ont confirmé que la PPC a pour effet d'améliorer le fonctionnement physique, la vitalité, l'humeur, la somnolence et l'efficacité au travail des patients, malgré des différences dans l'observance de la PPC.
Chez les patients souffrant d'une maladie cardiovasculaire associée à une apnée obstructive du sommeil, on observe un bénéfice évident chez les patients qui suivent les schémas thérapeutiques recommandés par les lignes directrices pour les maladies cardiovasculaires et qui adhèrent bien au traitement par PPC.
L'étude RICCADSA a porté sur 244 patients ayant subi une revascularisation coronarienne récente associée à une apnée obstructive du sommeil modérée à sévère et n'a pas trouvé de différence significative dans les taux d'événements cardiovasculaires dans le groupe CPAP par rapport au groupe de traitement conventionnel, mais des analyses de sous-groupes ont montré que le risque cardiovasculaire était significativement plus faible dans le groupe CPAP pour les patients ayant reçu une seule séance continue de CPAP pendant ≥4h.
II. traitement de l'activation du système rénine-angiotensine-aldostérone (SRAA)
Les chercheurs qui ont étudié 3 428 patients hypertendus ont constaté que 17 % d'entre eux souffraient d'aldostéronisme et que la prévalence de l'apnée du sommeil était significativement plus élevée que chez les patients ne souffrant pas d'aldostéronisme.
L'activation du SRAA augmente les niveaux de rénine et d'aldostérone dans les tubules proximaux, ce qui conduit directement à l'hypertension. L'excès d'aldostérone entraîne également un œdème dans les tissus des voies aériennes supérieures, y compris le nasopharynx, ce qui provoque une obstruction des voies aériennes et l'apnée du sommeil. Les épisodes d'apnée se traduisent par une hypoxie qui déclenche l'activation du SRAA, et l'œdème dans la région du cou exacerbe les symptômes de l'apnée obstructive du sommeil.
L'indice d'apnée chez les patients souffrant d'apnée obstructive du sommeil associée à une hypertension réfractaire était positivement corrélé aux niveaux d'aldostérone sérique, indépendamment des niveaux de rénine. La spironolactone, un antagoniste des récepteurs hydrocorticoïdes, a réduit de manière significative la pression artérielle chez les patients souffrant d'apnée obstructive du sommeil associée à une hypertension réfractaire.
Récemment, on a découvert que le traitement au cloxartan, un antagoniste des récepteurs de l'angiotensine (ARA), pouvait réduire la pression artérielle chez les patients souffrant d'apnée obstructive du sommeil, mais à un taux inférieur à celui des patients souffrant d'apnée non obstructive du sommeil, et que la réduction de la pression artérielle était plus prononcée chez les patients traités en même temps au cloxartan et à la CPAP. Par conséquent, l'ARA peut être utilisé comme un traitement efficace pour les patients souffrant d'apnée obstructive du sommeil associée à une hypertension.
III. autres traitements
L'appareillage oral peut être un traitement efficace pour les patients souffrant d'apnée obstructive du sommeil qui ne respectent pas la PPC, réduisant ainsi de manière significative la morbidité et la mortalité cardiovasculaires.
Une étude portant sur 126 patients souffrant d'apnée obstructive du sommeil a montré que les stimulateurs implantables unilatéraux du nerf sublingual pour l'irritation des voies aériennes supérieures amélioraient le sommeil et la qualité de vie sans effets indésirables graves.
En outre, l'obésité viscérale est fortement associée à des événements cardiovasculaires indésirables, et l'augmentation du volume de la langue chez les patients souffrant d'apnée obstructive du sommeil conduit à une sévérité accrue de l'apnée obstructive du sommeil, Un traitement de perte de poids sain à long terme associé à la CPAP peut être bénéfique pour les patients souffrant de maladies cardiovasculaires.
bibliographie
[1] ZHENG Lin-Shuan,LIU Guang-Zhong,LI Yue. Nouvelles avancées dans le traitement de l'apnée du sommeil combinée à une maladie cardiovasculaire[J]. Journal of Cardiopulmonary Vascular Disease, 2019, 38(02) : 214-217.
[1] LIU Ze-Ying, REN Yan-Long, ZHU Guang-Fa, LIU Shuang. Progrès de la recherche sur la corrélation entre l'apnée obstructive du sommeil et les maladies cardiovasculaires[J]. Journal of Cardiopulmonary Vascular Disease, 2018,37(08):711-713.
Le ronflement peut provoquer une augmentation de la pression artérielle et les ronfleurs subissent une obstruction intermittente des voies aériennes supérieures pendant le sommeil. Cela provoque une hypoxie chronique intermittente, une hypercapnie et de fréquents micro-éveils dans le corps, ce qui entraîne une excitation sympathique, une activation du système rénine-angiotensine-aldostérone et une augmentation des catécholamines, ce qui entraîne une vasoconstriction artérielle. La résistance est élevée. En outre, le ronflement provoque une augmentation du stress de la fleur qui produit des radicaux libres de l'oxygène et des facteurs inflammatoires, endommage les cellules endothéliales vasculaires, stimule la contraction de la paroi vasculaire, provoque l'hyperplasie et l'hypertrophie des muscles lisses vasculaires, le remodelage vasculaire, et en même temps, la synthèse et la libération des substances vasotransmetteurs (oxyde nitrique, prostacycline, etc.) sont réduites, et l'effet vasodilatateur est affaibli. En outre, en cas d'apnée, la pression négative dans la cavité thoracique augmente, le volume du sang de retour augmente et le volume du sang de sortie augmente également. La combinaison de ces facteurs entraîne une augmentation de la pression artérielle. Il est donc essentiel de résoudre le problème du ronflement. Pour résoudre le problème du ronflement nocturne, il faut d'abord se rendre à l'hôpital pour y subir une polysomnographie afin d'établir un diagnostic et d'utiliser un ventilateur non invasif. L'exercice pour perdre du poids, l'acupuncture et le traitement par massage, un bon conditionnement ne sera pas nécessaire.
Le ronflement général de la neurasthénie déclenché par la posture de sommeil est également liée. Vous pouvez consommer de la médecine chinoise pour réguler, non pas le ronflement de la bouche déclenché, c'est à cause de ces maladies au ronflement des cheveux.
Ces questions et réponses proviennent des utilisateurs du site, elles ne représentent pas la position du site, s'il y a une infraction, veuillez contacter l'administrateur pour la supprimer.